Спортивное сердце у взрослого — это адаптивное состояние сердечно-сосудистой системы, возникающее в результате регулярных физических нагрузок. Это явление характеризуется увеличением объема камеры сердца, особенно левого желудочка, что позволяет насосному механизму работать более эффективно. В результате такие изменения улучшают перфузию тканей и общий уровень выносливости.
Хотя спортивное сердце считается нормальным для человека, занимающегося интенсивными физическими тренировками, важно различать его от патологических состояний. Появление симптомов, таких как одышка, боли в груди или аритмии, может указывать на необходимость медицинского обследования, чтобы исключить заболевания сердца.
Физиологическое "спортивное сердце"
Изменения сердца у спортсменов и ключевые клинические признаки.
Данная статья представлена в формате видеолекции.
Сегодня множество людей занимается различными видами спорта, как на профессиональном, так и на любительском уровне, что в значительной степени сказывается на состоянии их сердечно-сосудистой системы. Впервые термин «спортивное сердце» был введен в практику Г.Ф. Лангом. Он выделял два типа «спортивного сердца»: физиологическое и патологическое, при этом отметил, что сложно провести четкую грань между ними. Регулярные физические нагрузки оказывают значительное влияние на анатомию, функции, обмен веществ и регулирование работы сердца.
Обращаем внимание, что тема спортивного сердца (как физиологического, так и патологического) подробно разбирается также на наших курсах повышения квалификации по кардиологии, терапии и функциональной диагностике.
- Гипертрофия сердца (чаще всего симметричная; в ряде случаев – гипертрофия выводящих путей именно левого желудочка (ЛЖ);
- Дилатация полостей сердца (увеличение размеров и полости желудочков (чаще всего левого, без изменения конечного диастолического давления), что вызывает резкое увеличение ударного объема сердца во время систолы (по закону Старлинга).
Чтобы развить спортивное сердце, требуется заниматься физической активностью от 3 до 5 часов ежедневно (не менее 3 раз в неделю) в течение двух лет.
Теперь рассмотрим ключевые виды физических нагрузок: 1. Динамические (на выносливость) — Значительно возрастает потребление кислорода: до 40 мл/кг/мин — Существенно увеличивается ударный объем (УО): до 115 мл — Значительно возрастает частота сердечных сокращений (ЧСС): до 200/мин — Повышается систолическое артериальное давление (АД) и снижается диастолическое АД: 200/50 мм рт. ст.
2. Силовые (анаэробные) — умеренное увеличение потребления кислорода: до 20мл/кг/мин — умеренное повышение УО — умеренное увеличение ЧСС: до 125/мин — резкое повышение систолического и диастолического АД: 225/100ммрт.ст.
Согласно гипотезе Морганрота (1977 год), существуют различные формы гипертрофии сердца: — Эксцентрическая гипертрофия — пропорциональное увеличение как диаметра полости, так и толщины стенок левого желудочка (ЛЖ). Эта форма чаще наблюдается при динамических нагрузках, ориентированных на выносливость. — Концентрическая гипертрофия — увеличение толщины стенок ЛЖ при сохранении нормального размера полости. Она характерна для силовых тренировок.
На рисунке ниже показано, какие виды спорта оказывают наибольшее влияние на размеры полости, а какие – на толщину стенки ЛЖ.

Каким образом проявляется синдром спортивного сердца в клинической практике? — Без симптомов; — ЭКГ показывает изменения, которые необходимо дифференцировать с другими патологиями; — Основной диагностический метод – эхокардиография; — Лечение не требуется; — НО! Необходимо провести дифференциальную диагностику с серьезными сердечными заболеваниями (об этом будет рассказано далее).
Основной вопрос, который возникает при проведении ЭКГ у спортсменов: изменения на ЭКГ связаны с патологией или с влиянием спорта?
Изменения на электрокардиограмме могут указывать на патологическое состояние у обычного человека, в то время как для атлета они могут считаться нормой. «Динамика» на ЭКГ может зависеть от возраста — (взросления) юного спортсмена, а редкое проявление патологий у спортсменов не позволяет собрать достаточно информации для оценки прогностической важности конкретных изменений на ЭКГ.
! К отклонениям от нормы у ~80% спортсменов (проявлениям физиологического спортивного сердца) относятся: — Повышение вольтажности QRS (у 76%) — Синдром ранней реполяризации желудочков (СРРЖ) — Преобладание влияния вагуса, что проявляется синусовой брадикардией < 50/мин (у 90%), AV-блокадой I-II степени (10-33%) с феноменом Венкебаха (постепенное удлинение PR).
Давайте более подробно изучим эти явления.
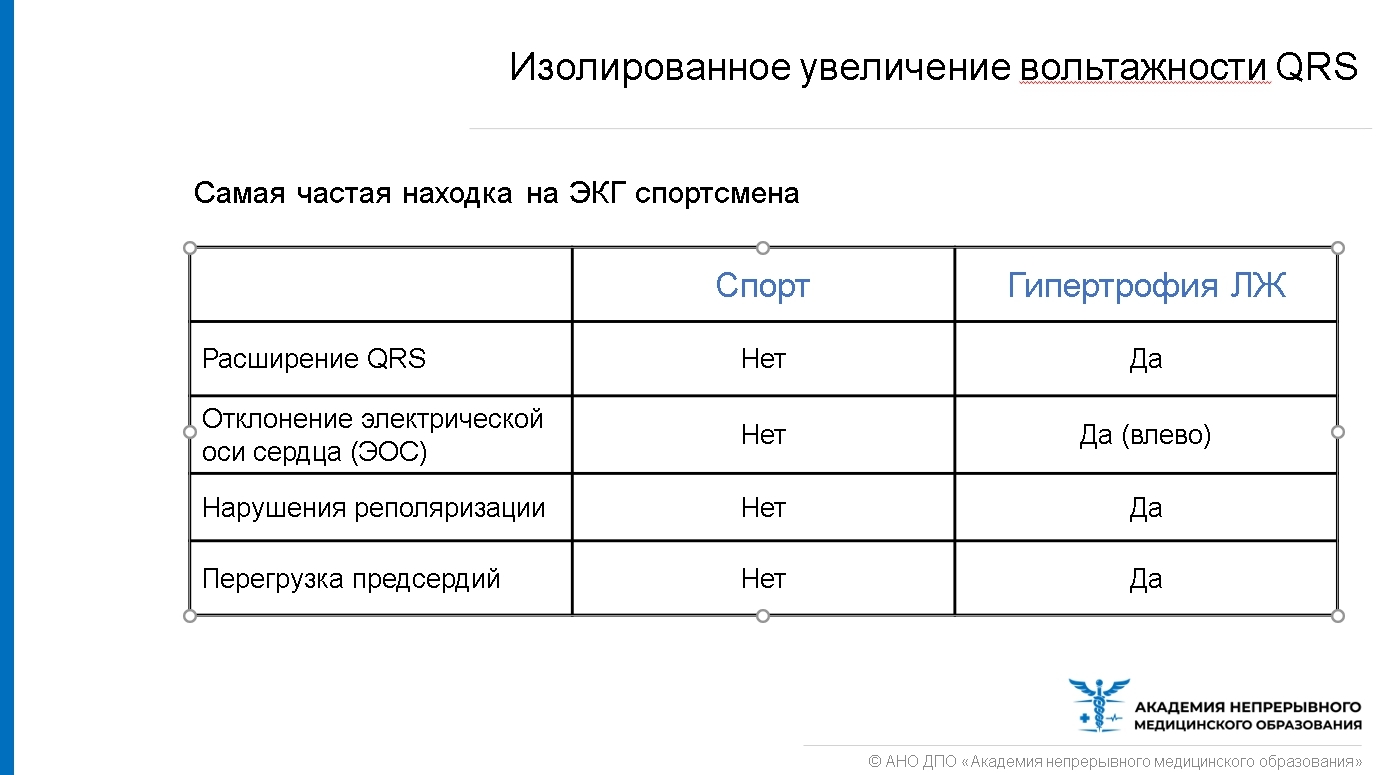
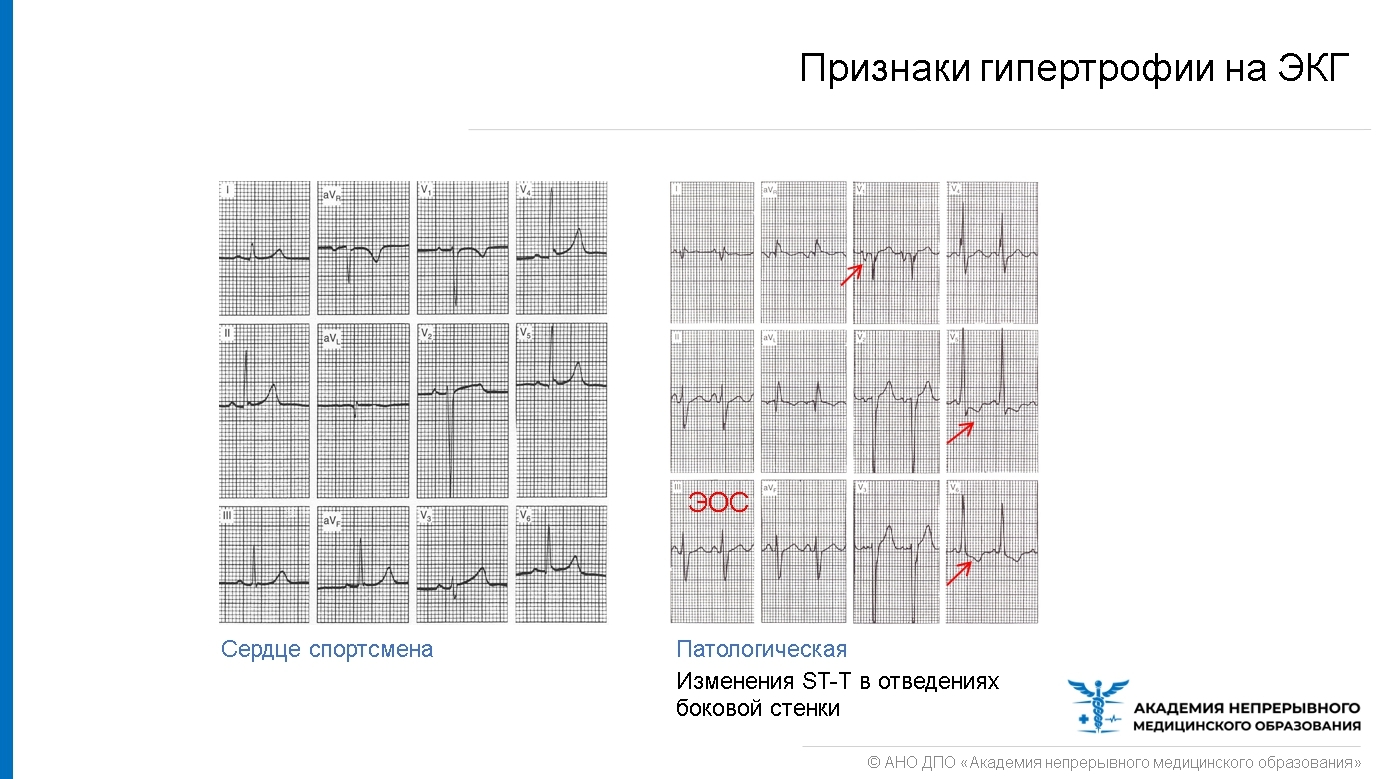
На электрокардиограмме ниже видно, что для физиологического спортивного сердца характерно увеличение вольтажности зубца R в левой группе отведения, нет отклонения электрической оси сердца влево, нет изменения процессов реполяризации, отсутствует перегрузка левого желудочка, в то время как для патологической гипертрофии характерна систолическая перегрузка, отклонение влево ЭОС, гипертрофия левого предсердия.
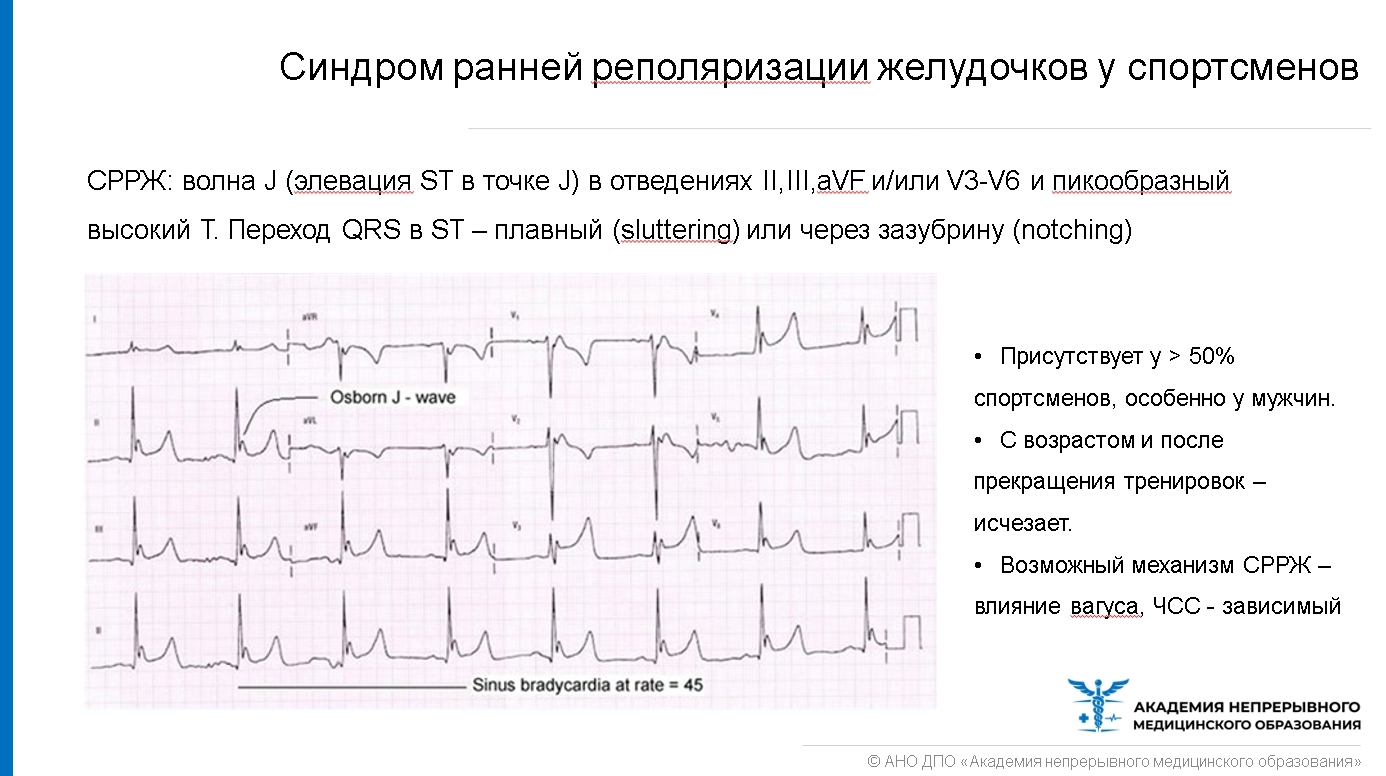
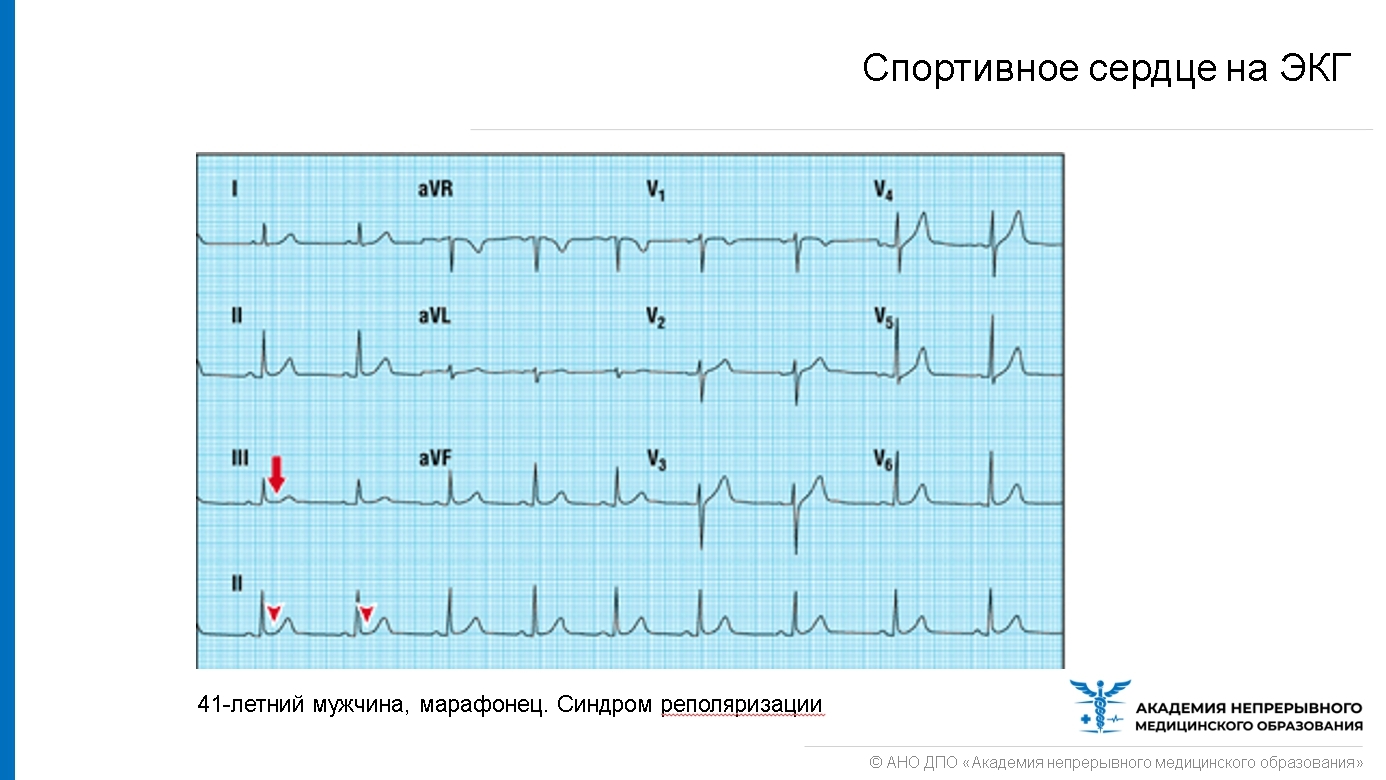
Какие действия предпринять при появлении синдрома ранней реполяризации желудочков (СРРЖ)? — Необходимо провести дифференциацию с синдромом Бругада. — Элевация ST > 2мм считается ненормальной даже для спортсменов. — В последнее время СРРЖ не воспринимается как столь «безобидное» состояние, хотя мнение о «норме» все еще доминирует. — Если в личной или семейной истории отмечаются случаи синкопе или подозрения на аритмию, СРРЖ требует дополнительных исследований (мониторинг по Холтеру, электрофизиологическое исследование). — Важно отметить, что сочетание увеличенной вольтажности QRS с СРРЖ может являться ранним признаком гипертрофической кардиомиопатии (ГКМП)! ГКМП является главной и наиболее частой причиной внезапной смерти среди спортсменов! В подобной ситуации крайне важно провести эхокардиографию, и если результаты ЭХОКГ окажутся нормальными, разрешается участие в соревнованиях, но необходим регулярный мониторинг (раз в полгода или год – ЭКГ и ЭХОКГ).
Что касается преобладания влияния вагуса: синусовая брадикардия (ЧСС = 30 уд./мин и менее, особенно ночью, паузы (RR) до 3 сек., AV-блокада I-II степени, PQ = 300 мсек., феномен Венкебаха – удлинение PR с каждым последующим комплексом). Такая ситуация не требует дообследования, у спортсменов это норма!
Сделаем выводы: — Изолированное повышение вольтажа QRS является нормой для спортсменов. — СРРЖ наблюдается только в отведениях от нижней и боковой стенок; на данный момент это НОРМА, однако стоит дополнительно уточнить наличие обмороков или аритмий, в том числе среди родственников. — Сочетание увеличения вольтажа QRS и СРРЖ должно вызывать подозрение на ГКМП; пациента следует поставить на наблюдение. — Синусовая брадикардия, AV-блокада I степени и феномен Венкебаха (даже при выраженных проявлениях) не требуют дополнительных исследований.
! Отклонения от нормы у — Глубокие зубцы Q — Полные блокады ножек или неполная блокада левой ножки пучка Гиса (ЛНПГ) — Признаки гипертрофии предсердий или правого желудочка (ПЖ) — Инверсия зубца Т, особенно более 2мм — Депрессии ST — Интервал QT (удлинение/укорочение) — Синдром Бругада — Изменения при аритмогенной дисплазии правого желудочка (АДПЖ) — WPW-синдром — Экстрасистолия
Давайте углубимся в изучение этого вопроса.

У спортсмена патологический Q (кроме III, aVR, V1 отведений) глубиной > 3мм (НЕ более 25% от R), длительностью > 40 мсек.!
Могут ли наблюдаться полные блокады ножек при физиологическом спортивном сердце? Блокада левой ножки проводит реже и чаще свидетельствует о наличии патологии, тогда как частичная блокада правой ножки характерна для физиологического спортивного сердца. Важно отметить, что любое удлинение QRS > 120 мсек требует дальнейшего обследования; в то время как полная блокада правой ножки с QRS < 120 мсек не требует дополнительных исследований, однако при наличии шума необходимо провести ЭХОКГ с контрастированием, так как это связано с возможным дефектом межпредсердной перегородки (МПП).
К признакам гипертрофии правого желудочка относятся: — R > 7 мм in V1 — R/S в V1 > 1 — RV1 + SV5-6 > 10,5мм (Соколов-Лайон)
Дополнительные патологические симптомы (перегрузка предсердий, инверсия Т в V2-V3, отклонение электрической оси сердца вправо) служат основанием для проведения углубленного обследования. В случаях, когда необходима дальнейшая оценка состояния правого желудочка, предпочтительным методом является МРТ, поскольку эхокардиография в данной ситуации предоставляет ограниченную информацию.
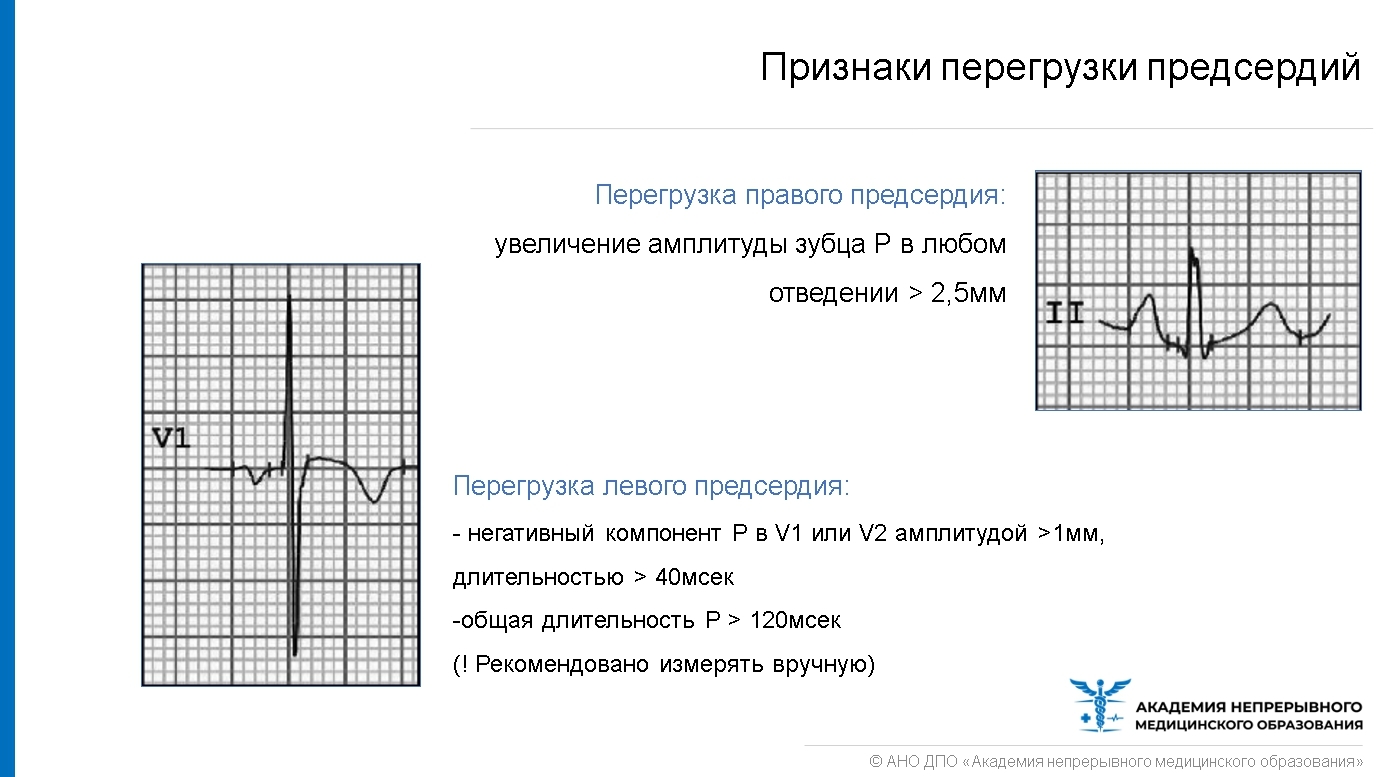
Определять длительность зубца Р необходимо вручную; выявление признаков перегрузки предсердий на ЭКГ спортсмена требует дальнейшего дообследования!
Отрицательные температуры играют крайне важную роль в спортивной деятельности!

Что касается депрессии ST в спорте: более 0,5 мм в боковых отведениях и >1мм в любых других смежных отведениях требует дальнейшего дообследования.
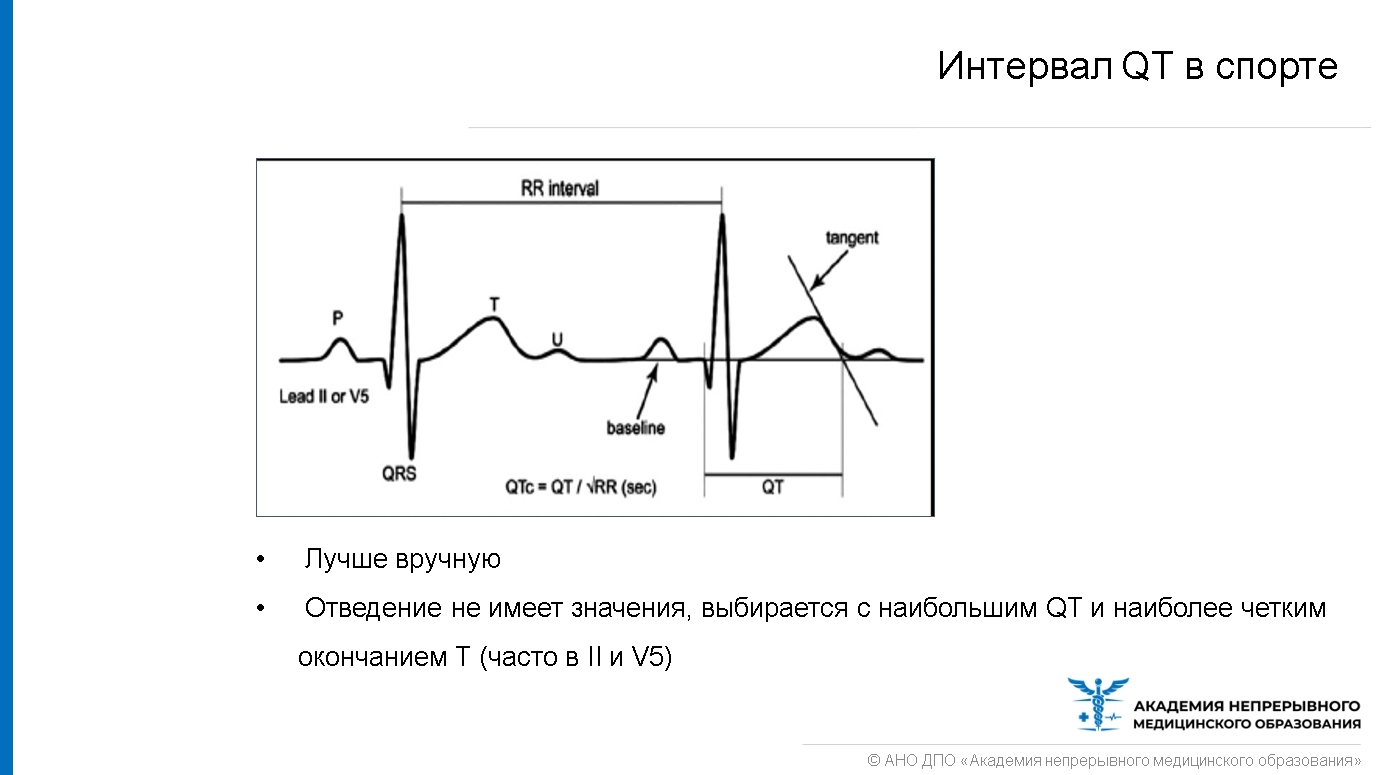
Причинами удлинения или укорочения интервала QT являются мутационные изменения в генах ионных каналов кардиомиоцитов (так называемые каналопатии) или прием медикаментов, которые воздействуют на эти каналы. Удлиненный и укороченный интервал QT у атлетов может быть связан с риском внезапной смерти из-за возникновения угрожающих аритмий. Основные трудности при диагностике аномального интервала QT заключаются в: нечетком окончании зубца Т, изменчивости QT, зависимости от частоты сердечных сокращений (ЧСС), возрастных и половых факторов, а также от принимаемых лекарств. Чтобы исключить влияние ЧСС и возраста на интервал QT, обычно используют расчет QTc по формуле Базетта: QTc=QT/√RR.
Всем спортсменам с QTc > 470 мсек у мужчин и > 480 мсек у женщин следует проводить обследование на установления синдрома удлиненного QT (каналопатии). В случае QTc < 380 мсек необходимо исключить такие причины, как гиперкальциемия, гиперкалиемия, ацидоз, гипертермия, прием дигиталиса, и в дальнейшем проводить обследование (если QTc < 340 мсек) на каналопатии.
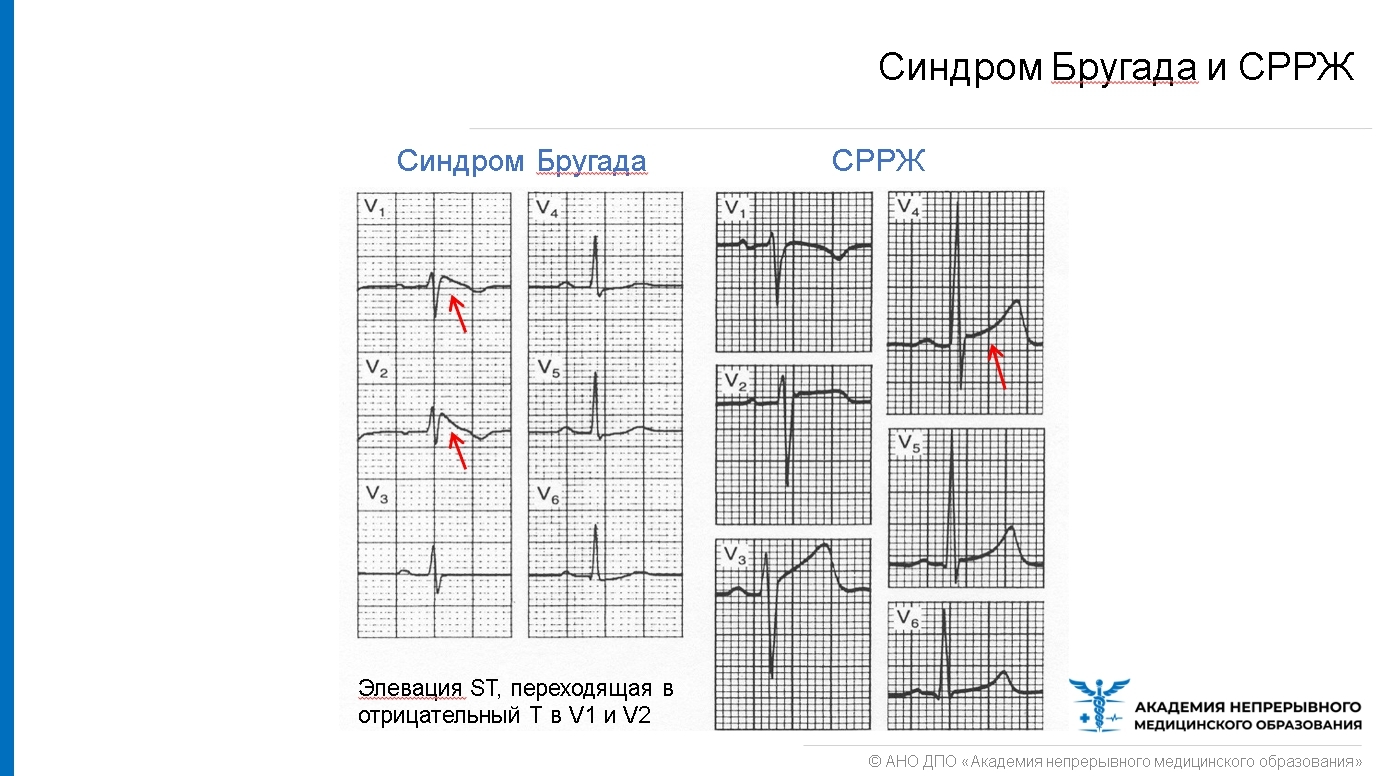
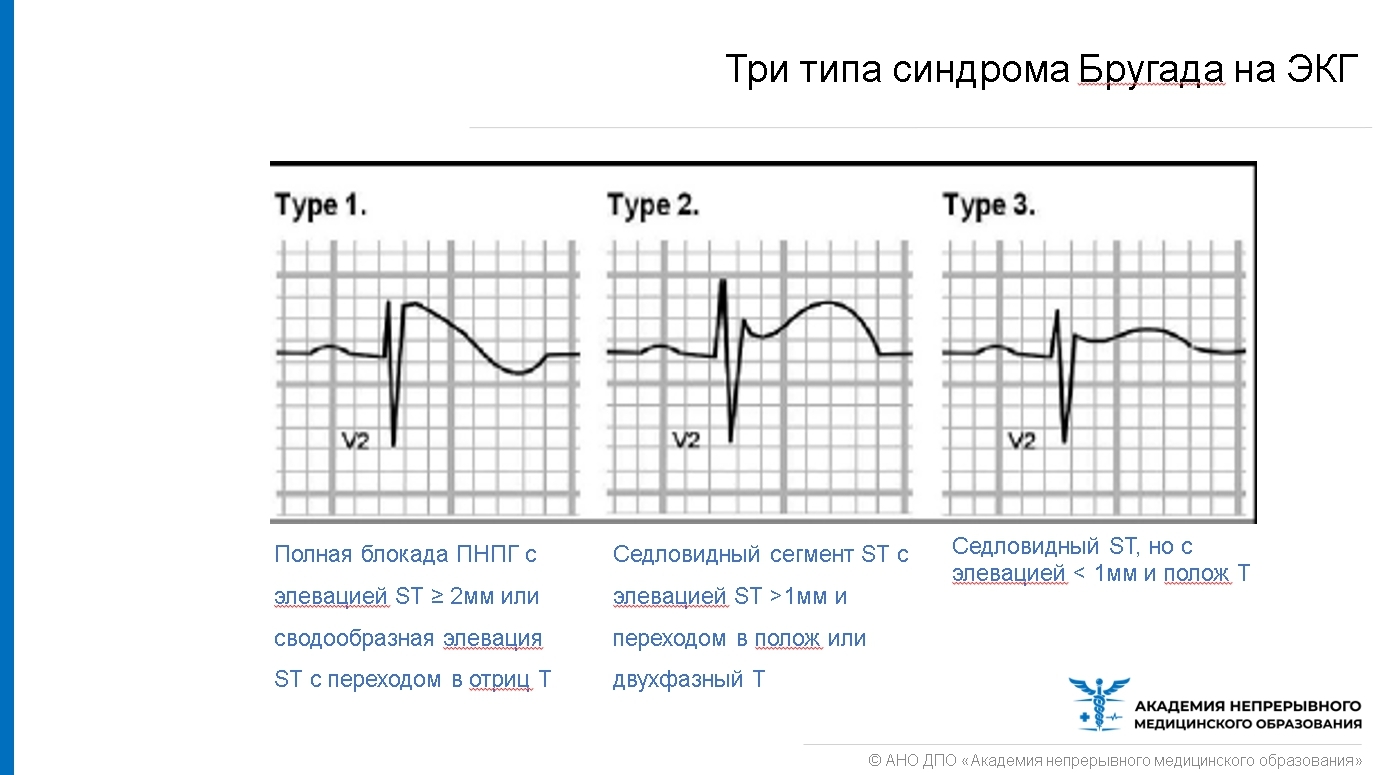
В случаях подозрения на синдром Бругада важно провести повторное ЭКГ в 1-2 межреберье выше для выявления скрытого синдрома Бругада типа 1. Если критерии ЭКГ вызывают сомнения или фиксируются типы 2 или 3, можно вызвать проявление типа 1 или желудочковой аритмии, введя блокаторы натриевых каналов, такие как флекаинид, прокаинид или аймалин.
Выявление синдрома Бругада 1 типа подразумевает исключение из большого спорта + проведение дообследования: (пред)обмороки в анамнезе, фибрилляция желудочков (ФЖ)/желудочковая тахикардия (ЖТ) на холтере, внезапные смерти в семье, ночное апноэ. Тип 2 и 3 без симптомов НЕ требует дообследования и НЕ исключает занятия спортом.

Если на ЭКГ спортсмена обнаружен WPW-синдром, нужно провести дополнительные исследования: — ЭФИ (провокация аритмий); — ЭХОКГ для выявления ГКМП и врожденных сердечных заболеваний (ВПС): аномалия Эбштейна, пролапс митрального клапана.
При появлении аритмий нужно рассмотреть вопрос о прекращении спортивной карьеры либо направить пациента на абляцию дополнительных путей, в результате чего уже через 3 месяца (при отсутствии повторных проявлений WPW-синдрома или аритмий) разрешается занятие всеми видами спорта и участие в соревнованиях.
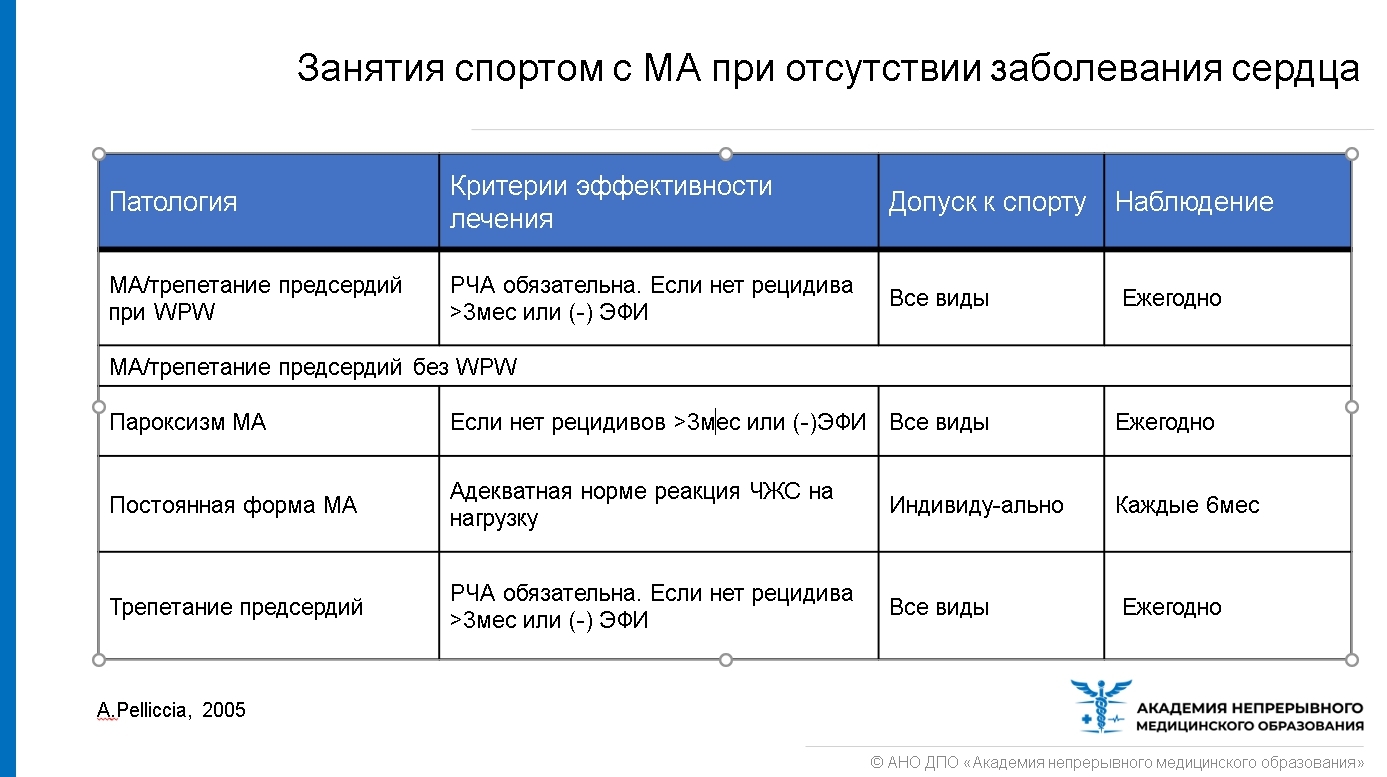
Экстрасистолия обнаруживается у 1% атлетов при проведении случайной ЭКГ. В случае суправентрикулярной экстрасистолии (до 700 эпизодов в сутки без симптомов) нет необходимости прекращать занятия спортом. Однако при желудочковой экстрасистолии с блокадой ЛНПГ требуется дополнительное обследование, включающее: — ЭХОКГ — МРТ — Кардиопульмональный тест — Генотипирование. Также серьезной проблемой является мерцательная аритмия (МА) среди спортсменов.
На рисунке ниже представлены виды спорта, провоцирующие возникновение МА.
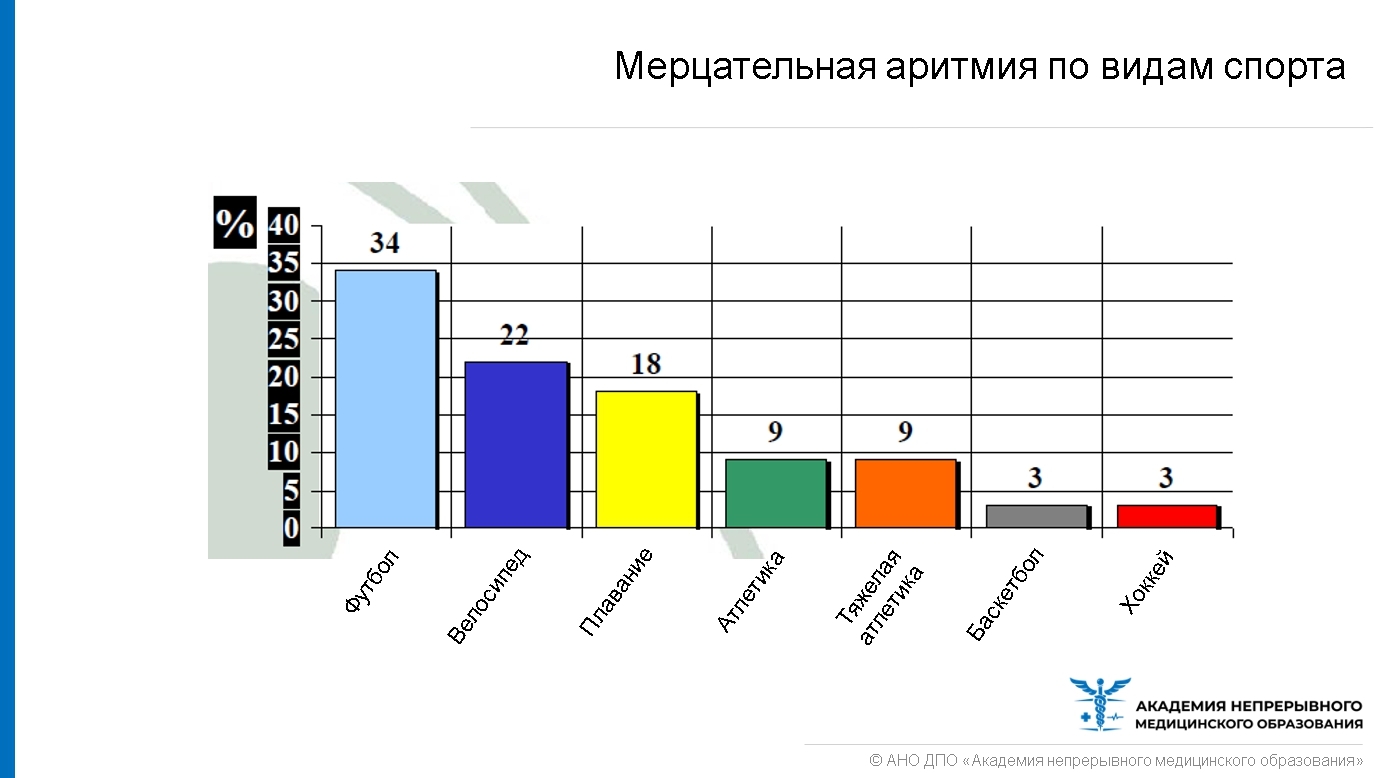
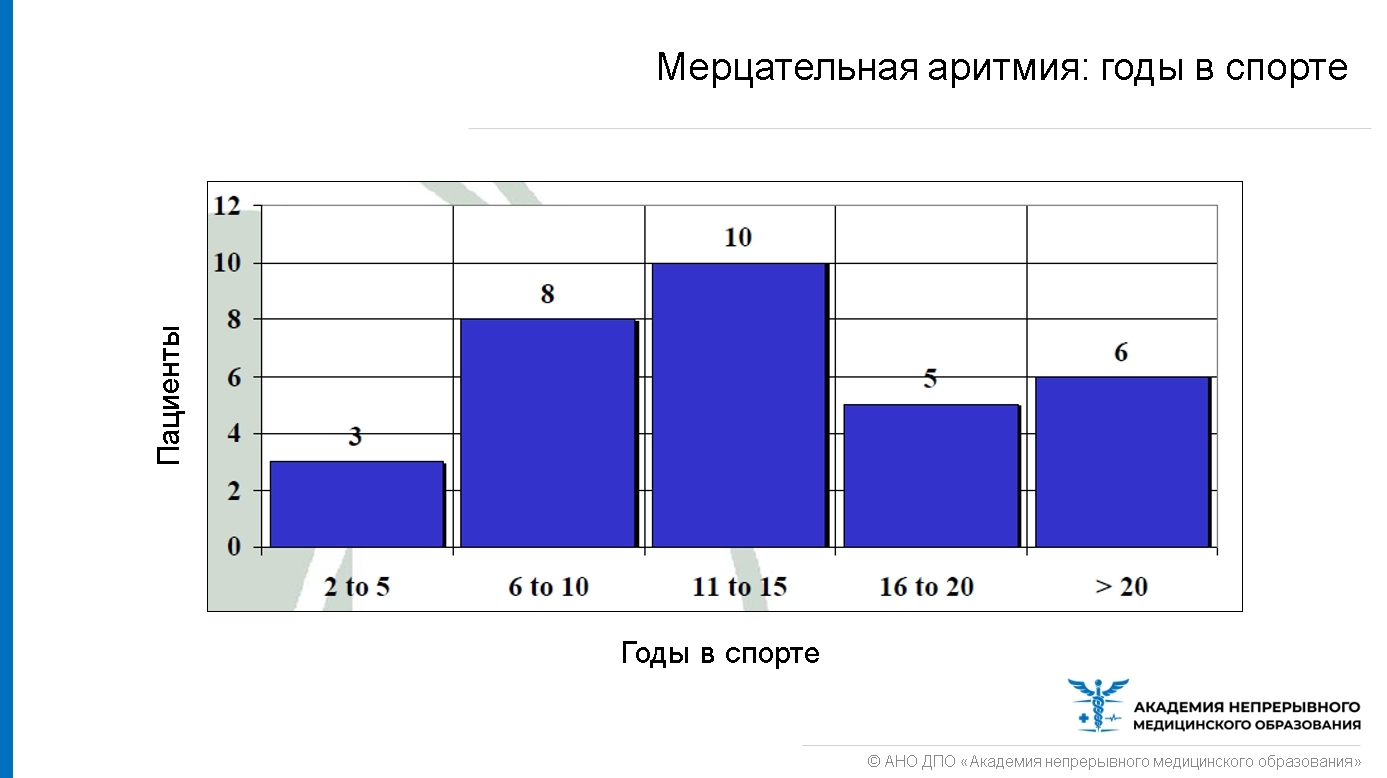
Как долго нужно заниматься физической активностью, чтобы развился МА?
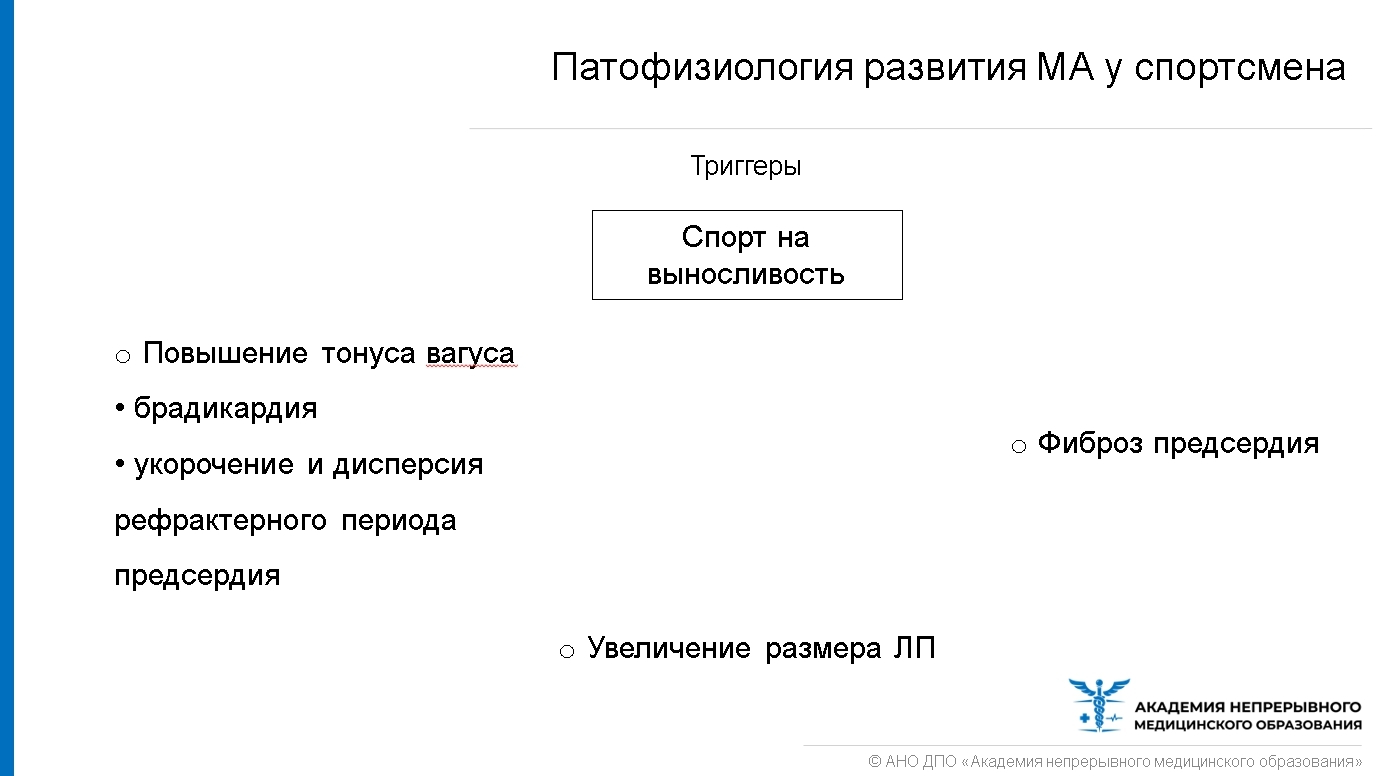
Причины возникновения МА у спортсмена.40% имеют «субстрат» для развития МА:- WPW-синдром — кардиомиопатия — «бессимптомный» миокардит — применение допинга (анаболики, диуретики, β-агонисты)
Занятия физической активностью в целом (без указанных ранее «дополнительных факторов») также увеличивают шанс появления МА.
Это связано с тем, что у спортсменов наблюдается: — Повышение тонуса вагуса — Увеличение массы сердца — Увеличение камер сердца
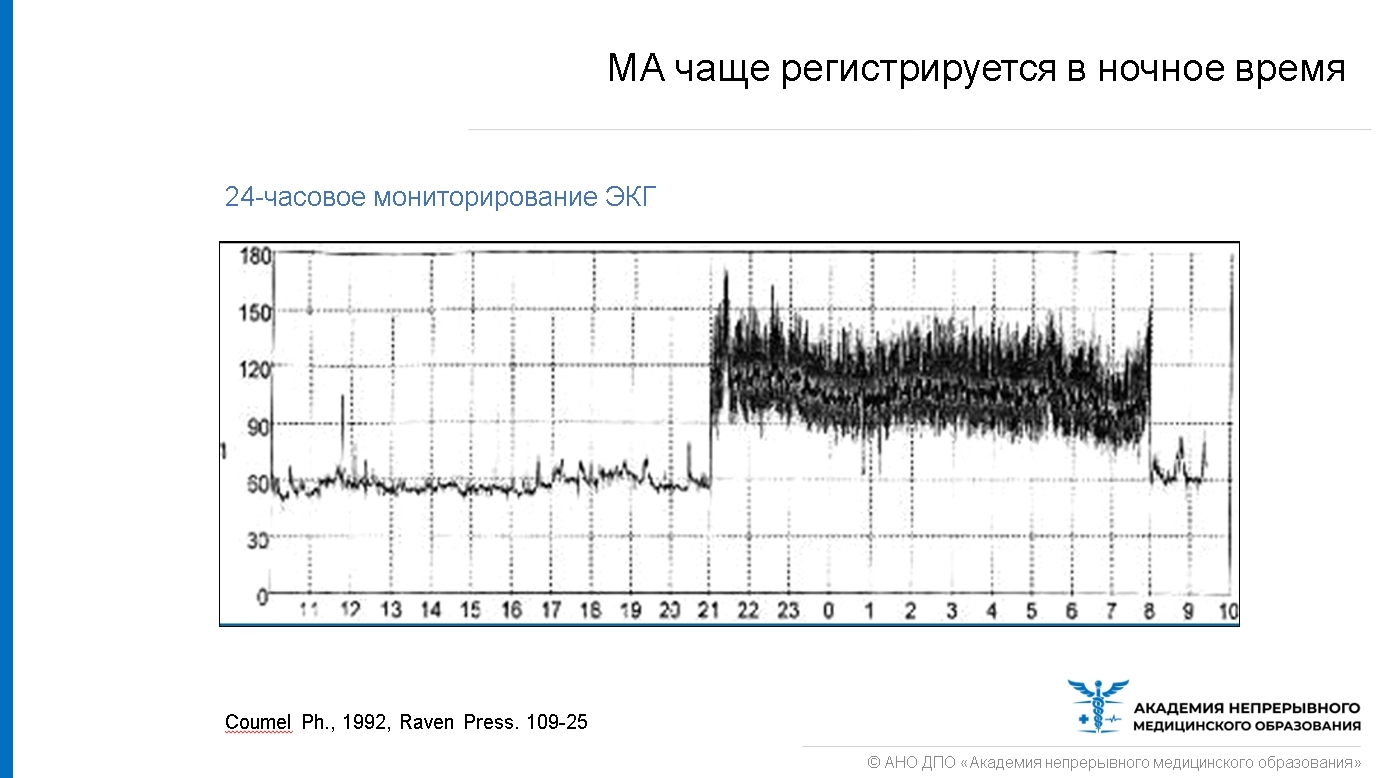
Клинический профиль «спортивной» фибрилляции предсердий: — Мужчина в возрасте 40-50 лет — Регулярные продолжительные тренировки на выносливость (велоспорт, плавание, бег) — Психологическая зависимость от спорта — Пароксизмальная фибрилляция предсердий, которая со временем становится постоянной (у 17-43% случаев) — Приступы ночью или после еды — Более 70% случаев — «вагальная» фибрилляция — Почти никогда фибрилляция не возникает во время тренировок (поэтому установить связь между фибрилляцией и спортом затруднительно).
Особенностью лечения МА у спортсменов является раннее применение РЧА, но в целом лечение не отличается от общей практики: 1. Антиаритмическая терапия — (β-блокаторы) — Пропафенон — Соталол 2. Абляция
! Трепетание предсердий без WPW-синдрома: — Обычно возникает в отсутствии структурных заболеваний сердца, поэтому обязательно нужно провести ЭХОКГ — Нагрузочные испытания / ЭКГ-контроль во время тренировок: регистрация ЖТ/ФЖ при 1:1 — Холтеровское мониторирование ЭКГ — Если пароксизмы бессимптомные и менее 10 секунд без удлинения с адекватной реакцией ЧСС на физическую нагрузку – разрешены все виды спортивных занятий — В случае необходимости медикаментозной терапии (например, β-блокаторы), необходимо учитывать, что они запрещены в некоторых соревнованиях — После РЧА в течение 2-4 недель без пароксизмов /(-) ЭФИ – разрешены все виды спорта — Если требуются антикоагулянты – ограничение на травмоопасные виды спорта
! Мерцание предсердий в отсутствии WPW-синдрома (возникает значительно чаще, чем трепетание):- Всегда требуется поиск причины (например, тиреотоксикоз)- Наиболее частая причина – ИБС, АГ- Требуется оценка ответа ЧСС (желудочков) на тренировку- ЭХОКГ, холтеровское мониторирование- Если пароксизм бессимптомный 5-15сек без удлинения длительности и адекватной реакцией ЧЖС на физическую нагрузку – разрешены все виды спорта;- Если требуются антикоагулянты – запрет травматичных видов спорта;- После РЧА – период 4-6 недель без пароксизмов / (-) ЭФИ – разрешены все виды спорта
В состоянии покоя подготовленных атлетов (по выносливости) сердце функционирует более эффективно: — сокращение частоты сердечных сокращений до 60-40 ударов в минуту; — увеличение продолжительности диастолы; — рост периода напряжения; — сокращение начальной скорости увеличения давления в желудочках и периода выброса; — замедление скорости кровотока; — артериальное давление — склонность к низкому артериальному давлению; — сила сердечного сократительного действия значительно велика;
- Эффективное перераспределение крови;
- Расширение сосудистого русла;
- Развитие коллатералей работающих мышц;
- Снижение периферического сопротивления;
Спортивная кардиология. Предмет и методы лечения
Критерии различения патологии и «спортивного сердца». Спорт и дети. Перечень болезней, при которых детям нельзя профессионально заниматься спортом.
Что такое спортивная кардиология и что она изучает
Одной из сфер медицины, занимающейся исследованием изменений, происходящих в сердце и сосудах под воздействием физических нагрузок, является кардиология. Эта дисциплина изучает как положительные, так и отрицательные изменения в системе кровообращения и самом сердце.
Ни для кого не является секретом, что спортсмены подвергаются огромным нагрузкам, которые нетренированный человек выдержать не сможет. Поэтому подбор правильно дозированных нагрузок, которые не вредили бы организму – вопрос очень актуальный, и также находящийся в ведении специалистов по спортивной кардиологии.
Спортивная кариология, подобно космической, является важной составляющей общей кардиологии.
Также специалисты этой отрасли исследуют вопросы:
- Влияние гиподинамии на сердечно-сосудистую систему;
- Способы и время адаптации организма к нагрузкам без ущерба организму;
- Изменения в сердечно-сосудистой системе спортсменов детского и подросткового возраста.
Одним из основных выводов, к которым пришли спортивные кардиологи, является важность регулярных и системных тренировок для тех, кто собирается заниматься спортом. В противном случае, если малоподготовленный и неадаптированный организм подвергается резким физическим нагрузкам случайным образом, это может привести лишь к негативным последствиям. Более того, зачастую вред оказывается необратимым.
С тех пор, как спорт и бизнес стали идти бок-о-бок, сердечно-сосудистая система профессиональных спортсменов стала предметом особенно пристального внимания врачей. Интерес представляют как силы и возможности человеческого организма, так и изменения, происходящие в нем после прекращения сверхнагрузок.
Что такое «спортивное сердце»
Термин был впервые внедрен в научную практику немецким исследователем Хеншеном в 1988 году. Он отметил, что у людей, занимающихся физическими упражнениями более одного часа в день, происходит физиологическое увеличение сердца.
Помимо этого, для «спортивного сердца» характерны:
- Гипертрофия стенок левого желудочка;
- Брадикардия;
- Систолический шум;
- Увеличение объема и массы правого желудочка;
- Изменения в ЭКГ;
- На сонных артериях гипердинамический пульс;
- При сохраненной функции желудочков сердца увеличенная масса миокарда и полостей этого органа.
Каждое из этих преобразований представляет собой реакцию сердца на значительные нагрузки.
Жалоб у пациента не возникает, лечения не требуется, однако диагноз «спортивное сердце» необходимо отличать от серьезных сердечных недугов.
Хотя строение сердца претерпевает изменения, для здоровья нет серьезных негативных факторов. Наблюдения показывают, что брадикардия и изменения в сердечной ткани исчезают примерно через три месяца после завершения физической активности. Исследования указывают на то, что у 20% бывших спортсменов все же остаются увеличенные камеры сердца, однако ученые пока не сделали окончательных выводов о том, является ли это состоянием патологическим, так как необходимы дальнейшие глубокие исследования.
Как диагностируют «спортивное сердце»
Для того чтобы поставить соответствующий диагноз, действуют методом исключения, поскольку совершенно необходимо определить, не являются ли изменения в сердце признаками:
- Кардиомиопатий;
- Ишемической болезни сердца;
- Аритмогенной дисплазии правого желудочка.
- Увеличении массы миокарда при сохранении нормальной функции систолы и диастолы;
- Адаптации автономной нервной системы, проявляющейся в реполяризации желудочков, предсердно-желудочковой проводимости, синусовой брадикардии
- Отсутствие боли в области сердца, повышенной утомляемости, синкопальных и пресинкопальных состояний;
- Невыявление патологий во время ЭхоКГ;
- Отсутствие патологий в ЭКО при длительном наблюдении.
- Любые хронические заболевания (соматические или инфекционные);
- Пороки сердца;
- Вегето-сосудистая дистония;
- Аномалии сердечного ритма и проводящей системы;
- Перенесенные кардиты.
- Клинические проявления |
- Диагностика |
- Прогноз |
- Лечение |
- Основные положения |
- Brosnan MJ, Rakit D : Differentiating athlete’s heart from cardiomyopathies − The left side. Heart Lung Cir c 27(9):1052-1062, 2018. doi: 10.1016/j.hlc.2018.04.297
- Martinez MW, Kim JH, Shah AB, et al : Exercise-induced cardiovascular adaptations and approach to exercise and cardiovascular disease. JACC State-Of-The-Art Review. J Am Coll Cardiol 78 (14): 1454–1470, 2021. doi: 10.1016/j.jacc.2021.08.003
- DeFina LF, Radford NB, Barlow CE, et al : Association of all-cause and cardiovascular mortality with high levels of physical activity and concurrent coronary artery calcification. JAMA Cardiol. 4(2):174–181, 2019. doi:10.1001/jamacardio.2018.4628
- Брадикардию
- Верхушечный толчок ЛЖ, смещенный латерально, разлитой и увеличенный по амплитуде
- Систолический шум выброса (потока) у левой нижней границы грудины
- III (третий) тон сердца (S3) вследствие раннего, быстрого диастолического наполнения желудочков сердца
- 4-й тон сердца (S4), который лучше всего слышен при брадикардии в покое, поскольку время диастолического наполнения увеличивается.
- Гипердинамический пульс на сонных артериях
- Клиническая оценка
- Рутинная ЭКГ
- Иногда эхокардиография
- Реже кардиологическая магнито-резонансная томография
- В редких случаях, нагрузочное тестирование
- Синусовая брадикардия
- Предсердной или желудочковой экстрасистолии (включая парные и пробежки неустойчивой желудочковой тахикардии); паузы после экстрасистол не должны превышать 4 секунды.
- Миграции водителя ритма
- Атриовентрикулярную (АВ) блокаду I степени (почти у трети спортсменов)
- АВ-блокаду II степени (в основном 1-го типа); этот признак наблюдается в покое и исчезает во время нагрузки
- Высокий вольтаж комплекса QRS, сопровождаемый изменениями зубца Т в отведениях, характеризующих нижнебоковые отделы (отражающий гипертрофию ЛЖ)
- Глубокие инвертированные зубцы Т в переднебоковых отведениях
- Неполную блокаду правой ножки пучка Гиса
- У мужчин – от 13 до 15 мм
- У женщин – от 11 до 13 мм
- Систолическое артериальное давление повышается
- Диастолическое артериальное давление падает
- Среднее артериальное давление остается относительно постоянным
Данные заболевания являются весьма серьезными и, в отличие от «спортивного сердца», могут представлять собой значительную угрозу для здоровья и жизни человека.
Обычный скрининг, как правило, показывает связанные со спортом изменения. Также делают ЭКГ, ЭхоКГ (эхокардиографию), дают нагрузочный тест.
Спортсмены, участвующие в активных спортивных дисциплинах, обычно демонстрируют незначительное утолщение сердечных стенок и увеличение камер сердца. В противоположность этому, лица, занимающиеся в основном статическими видами нагрузки, развивают концентрическую гипертрофию, что проявляется в довольно выраженном утолщении стенок левого желудочка при этом объем остается в пределах нормы. У спортсменов, которые сочетают динамические и статические нагрузки, наблюдается смешанная гипертрофия левого желудочка, с толщиной стенок от 13 до 16 мм.
«Спортивное сердце» крайне экономно работает в режиме покоя и с максимальной интенсивностью – при больших нагрузках. Отсюда – и специфика электрической активности миокарда, которая получила наименование «электрофизиологическое ремоделирование». Его величина и тип будут отличаться в различных видах спорта, также они зависят от расы и пола спортсмена.
По результатам проведённых исследований, можно сделать вывод, что у спортсмена имеется «спортивное сердце». Его структурно-функциональные характеристики заключаются в следующем:
Критерии определения патологии
Чтобы отличить «спортивное сердце» от заболевшего, принимают во внимание следующие показатели:
Спорт и дети
Широко известно, что среди профессиональных спортсменов можно встретить и 15-летних юниоров. Однако вопрос о связи между аритмией и занятиями спортом до сих пор остается открытым и требует дальнейшего изучения. Согласно статистическим данным, у 50% спортсменов-подростков наблюдаются изменения в сердечно-сосудистой системе, которые не указывают на наличие «спортивного сердца». Таким образом, проблема выбора детей для различных спортивных дисциплин является очень важной.
Врачи разработали целый перечень противопоказаний к профессиональным занятиям спортом. К ним относятся:
На сегодняшний день в области спортивной кардиологии различают понятия физиологического и патологического спортивного сердца. Поскольку "двигатель" атлета привык к значительным нагрузкам, установить предел, где заканчивается физиологическая и начинается патологическая гипертрофия миокарда, довольно затруднительно.
Спасибо! Мы получили Вашу заявку на консультацию
Если Вы хотите оформить Запрос на лечение, продолжите заполнение. Располагая всеми необходимыми данными, мы сможем подобрать наилучшее решение Вашей проблемы в максимально короткие сроки
Спортивное сердце
Спортивное сердце представляет собой набор структурных и функциональных изменений, возникающих в сердечной мышце у людей, занимающихся физической активностью на протяжении продолжительного времени (например, более 1 часа на протяжении нескольких дней подряд) и/или часто при высокой нагрузке. Эти изменения не вызывают субъективных симптомов; среди характерных признаков можно выделить брадикардию, систолический шум и дополнительные сердечные тоны.
Часто встречаются изменения электрокардиограммы (ЭКГ). Диагноз ставится на основании клинических данных или результатов эхокардиографии. Лечение не требуется. Спортивное сердце имеет значение, поскольку его необходимо отличать от серьезных заболеваний сердца.
Многократные и продолжительные занятия, направленные на развитие выносливости и силы, запускают ряд физиологических адаптационных процессов. Нагрузка на левый желудочек (ЛЖ) возрастает как по объему, так и по давлению, в результате чего со временем увеличиваются его масса, толщина стенок и объем полости.
Увеличиваются максимальный ударный объем и сердечный выброс, снижается частота сердечных сокращений в покое, увеличивается продолжительность времени диастолического заполнения. Редкий ритм сердца объясняется в основном повышенным парасимпатическим тонусом, однако также могут иметь значение сниженная симпатическая активация и другие факторы, не относящиеся к автономной регуляции, снижающие автоматическую функцию синусового узла. Брадикардия снижает потребность миокарда в кислороде. В то же время повышение уровня гемоглобина и объема циркулирующей крови улучшает транспорт кислорода. Несмотря на эти изменения, систолическая и диастолическая функции сердца остаются нормальными. Структурные изменения у женщин обычно менее выражены по сравнению с мужчинами с сопоставимыми антропометрическими данными, возрастом и уровнем подготовки ( 1, 2 ).
Согласно наблюдениям, распространенность индекса кальция коронарных артерий (ККА), равного или превышающего 100 единиц Агатстона, кажется, возрастает среди людей с высокой физической активностью (3000 MET и более в неделю) по сравнению с теми, кто занимается физической активностью на низком уровне. Тем не менее, это не относится к категории повышенного риска смертности от любых причин или сердечно-сосудистых заболеваний. Исследования показывают, что даже при наличии ККА риск общей смертности и смертности от сердечно-сосудистых заболеваний ниже у людей с высокой физической активностью, чем у тех, кто ведет малоподвижный образ жизни ( 3 ).
Общие справочные материалы
Симптомы и признаки спортивного сердца
Состояние бессимптомно. Симптомы разнятся, но могут включать
Данные проявления указывают на структурные преобразования в сердечной мышце, возникающие в результате адаптации к высоким физическим нагрузкам.
Диагностика спортивного сердца
Признаки обычно обнаруживают во время обычного скрининга или обследования по другим поводам. Большинство спортсменов не нуждаются в обширной диагностике, хотя ЭКГ необходима. Если симптомы свидетельствуют о патологии сердца (например, сердцебиение, боль в грудной клетке), выполняют ЭКГ, эхокардиографию и нагрузочный тест.
Спортивное сердце – это диагноз, который следует выделять отдельно; его нужно дифференцировать от заболеваний, сопровождающихся аналогичными симптомами, но несущих опасность для жизни (например, гипертрофическая кардиомиопатия, дилатационная кардиомиопатия, ишемическая болезнь сердца, аритмогенная дисплазия правого желудочка, [ 1 ]). В случае, когда результаты других методов диагностики не дают четкой картины, может быть полезной магнитно-резонансная томография миокарда (кардио-МРТ).
ЭКГ
Встречаются многочисленные изменения ритма и морфологии ЭКГ; они плохо соотносятся с уровнем подготовки и состоянием сердечно-сосудистой системы. Самым частым ЭКГ-показателем является
Существуют и иные феномены ЭКГ, которые могут проявляться:
При этом АВ-блокада III степени является патологическим явлением, обнаружение которого требует проведения тщательной дополнительной диагностики.
Изменения на ЭКГ и в ритме сердца не связаны с негативными клиническими последствиями, что указывает на безопасность различных аритмий у спортсменов. Как правило, аритмии либо исчезают, либо проявляются гораздо реже после относительно короткого перерыва в тренировках.
Эхокардиография
Эхокардиография помогает отличить спортивное сердце от кардиомиопатий (см. таблицу Признаки, отличающие спортивное сердце от кардиомиопатии ), но не существует четкой границы между физиологическим и патологическим увеличением сердца. Спорная область диагностики спортивного сердца или кардиомиопатии определяется толщиной левой межжелудочковой перегородки:
Определение переднесистолического движения передней створки митрального клапана в рамках данной серой зоны является убедительным признаком гипертрофической кардиомиопатии. Кроме того, хотя диастолические показатели могут демонстрировать отклонения при кардиомиопатии, они, как правило, остаются в пределах нормы в случае спортивного сердца. В целом изменения, фиксируемые при эхокардиографии, не имеют ярко выраженной связи с уровнем физической подготовки и состоянием сердечно-сосудистой системы. Обычно наблюдается митральная и трикуспидальная регургитация около клапанов. Важно отметить, что уменьшение интенсивности физических тренировок может привести к регрессии симптомов увеличения сердца у пациентов со спортивным сердцем, но это не относится к больным с кардиомиопатией. Эхокардиография с физической нагрузкой может сыграть ключевую роль в различении сердца атлета и дилатационной кардиомиопатии. В одном из исследований было установлено, что снижение фракции выброса левого желудочка (ФВЛЖ) ≤ 11% и пиковая ФВ ЛЖ ≤ 63% во время нагрузки предсказывают дилатационную кардиомиопатию с чувствительностью 85,7% и специфичностью 92%.
Магнитно-резонансная томография сердца (МРТ сердца)
Хотя подтверждение в крупных исследованиях еще не получено, уже имеющиеся данные пока позволяют предположить, что МРТ сердца может также помочь дифференцировать спортивное сердце от кардиомиопатии. При гипертрофической кардиомиопатии ( 3 ), МРТ сердца может выявить очаговую гипертрофию, которую не удалось увидеть на эхокардиограмме, особенно на верхушке, передней свободной стенке и задней части перегородки. Отсроченная визуализация после введения контрастного вещества может выявить типичную картину фиброза средней стенки у некоторых пациентов с гипертрофической кардиомиопатией, особенно, в максимально гипертрофированных сегментах стенки левого желудочка. Тем не менее, этот признак отсутствует у 60% пациентов с гипертрофической кардиомиопатией.
Отсроченное усиление на МРТ сердца также можно наблюдать при неишемической дилатационной кардиомиопатии, что может помочь разграничить дилатационную кардиомиопатию и сердечное состояние спортсмена. Однако у 68% пациентов с генетически подтвержденной дилатационной кардиомиопатией этот симптом не проявляется. Т1- и Т2-картирование, количественная оценка внеклеточного объема, поздние контрастные исследования с гадолинием, визуализация деформации и диффузионно-тензорная визуализация представляют собой перспективные методики для различения сердца атлета и гипертрофической кардиомиопатии. Необходимы дальнейшие исследования, чтобы лучше понять, насколько эффективно эти методы могут выявлять гипертрофическую кардиомиопатию у спортсменов (4, 5). Хотя оценка нагрузочной способности с использованием стресс-тестов не позволяет четко различать сердце спортсмена и дилатационную кардиомиопатию, снижение сердечного сократительного резерва при физической активности, обнаруживаемое с помощью CMR-визуализации, может служить информативным признаком в диагностике дилатационной кардиомиопатии у спортсменов.
Стресс-тестирование
Во время нагрузочного теста частота сердечных сокращений остается ниже нормы при субмаксимальной нагрузке и нарастает соответствующим образом и сравнимо с ЧСС у людей, не занимающихся спортом, при максимальной нагрузке. ЧСС быстро восстанавливается после прекращения нагрузки. Нормальный ответ артериального давления в случае, если:
Множество изменений на ЭКГ в состоянии покоя может уменьшаться или вовсе исчезать при физической нагрузке; эта характеристика является уникальной и патогномоничной для синдрома спортивного сердца, что отличает его от различных патологий. Однако наличие псевдонормализации инвертированного зубца Т может указывать на ишемические процессы в миокарде, что подразумевает необходимость более детального обследования спортсменов пожилого возраста. Нормальный результат теста на нагрузку не исключает наличие кардиомиопатии.




