Увеличение объема сердца у спортсменов, известное как спортсменская кардиомиопатия, обусловлено длительной физической нагрузкой, которая вызывает адаптацию сердечно-сосудистой системы к высоким требованиям организма. Это приводит к гипертрофии (увеличению) сердечных мышц, способствующей более эффективному кровоснабжению различных органов и тканей во время интенсивных тренировок.
Физическая активность стимулирует также увеличение объема желудочков сердца, что позволяет ему прокачивать больше крови за одно сокращение. Благодаря этому спортсмены могут выдерживать большие нагрузки и быстрее восстанавливаться после них, что является важным аспектом их спортивной подготовки.
Что такое синдром спортивного сердца?
Физическая активность обладает множеством положительных эффектов на здоровье человека, в том числе способствует укреплению сердечно-сосудистой системы. Однако при проведении интенсивных тренировок сердце и сосуды испытывают значительные изменения. Этот процесс может привести к возникновению состояния, известного как спортивное сердце, которое включает в себя структурные, функциональные и электрофизиологические изменения. В данной статье мы проанализируем понятие спортивного сердца, его проявления, методы диагностики и подходы к лечению.
Что такое синдром спортивного сердца?
Спортивное сердце представляет собой состояние, возникающее в результате адаптации сердечно-сосудистой системы к систематическим физическим нагрузкам. К таким изменениям относятся увеличение размеров сердца, настройка частоты сердечных сокращений, колебания артериального давления, объема циркулирующей крови и другие изменения. Эти трансформации могут быть физиологического характера, то есть обратимыми после прекращения занятий спортом, или патологического, возникая из-за чрезмерных и интенсивных физических нагрузок.
Физиологические и патологические изменения
Физиологические трансформации, происходящие в результате тренировок, могут проявляться в увеличении объемов сердечных камер, росте силы сердечного выброса, улучшении диастолической функции левого желудочка, а В снижении частоты сердечных сокращений в состоянии покоя. Эти изменения являются нормальной реакцией организма на физическую активность и не несут угрозы.
Патологические изменения, напротив, могут возникать вследствие чрезмерных нагрузок, использования анаболических стероидов, стимуляторов и различных иных факторов. Такие изменения могут включать в себя нарушения ритма и проводимости сердца, увеличение миокарда и прочие отклонения, которые могут представлять значительную угрозу для здоровья.
Симптомы спортивного сердца
Синдром спортивного сердца в большинстве случаев протекает бессимптомно. Тем не менее, у некоторых атлетов могут наблюдаться следующие симптомы:
— Брадикардия: понижение частоты сердечных ритмов.
— Увеличение амплитуды верхушечного толчка: изменения, выявляемые при прослушивании сердца.
— Третий тон: возникает вследствие раннего, быстрого наполнения желудочков и может быть обнаружен при аускультации.
Диагностика Спортивного сердца
Для выявления спортивного сердца проводится ряд методов диагностики, включая:
1. Изменения на ЭКГ: Электрокардиография может выявить такие изменения как синусовая брадикардия, синусовая аритмия, миграция водителя ритма, изменения атриовентрикулярной проводимости и другие.
2. Эхокардиография: Это метод, позволяющий оценить структуру и размеры камер сердца, толщину миокарда, а также систолическую и диастолическую функцию сердца.
3. Нагрузочные стресс-тесты: Эти тесты помогают оценить функциональное состояние организма и его адаптационные возможности, а Выявить патологические нарушения ритма и проводимости, которые проявляются при физической нагрузке.
Рекомендации
На этапе физиологической адаптации сердца к физическим нагрузкам лечение не требуется. Однако при появлении симптомов, таких как головокружение, одышка или боли в груди, необходимо изменить режим тренировок, вплоть до временного их прекращения. Спортсменам с выраженной клинической картиной, а также наличием аритмий, может назначаться медикаментозная терапия.
Здесь важно отметить, что грани между физиологическим и патологическим состоянием сердечно-сосудистой системы спортсмена не всегда четко выражены. Многие изменения развиваются постепенно, не влияя на функциональные возможности организма. Это подчеркивает важность более глубокого, современного и индивидуального подхода к обследованию спортсменов для раннего выявления скрытых нарушений со стороны сердца.
Спортивное сердце представляет собой комплексное состояние, которое может возникать как в результате естественной физиологической адаптации к тренировочным нагрузкам, так и быть симптомом заболевания, требующего медицинского вмешательства и контроля. Для того чтобы правильно диагностировать и управлять состоянием сердца у спортсменов, необходимо применять современные методы обследования и учитывать индивидуальные особенности каждого пациента. В спортивной медицинской клинике "Лужники" работают высококвалифицированные специалисты, обладающие опытом работы с профессиональными атлетами, а также имеется современное оборудование для проведения обследований.
Спорт и сердце
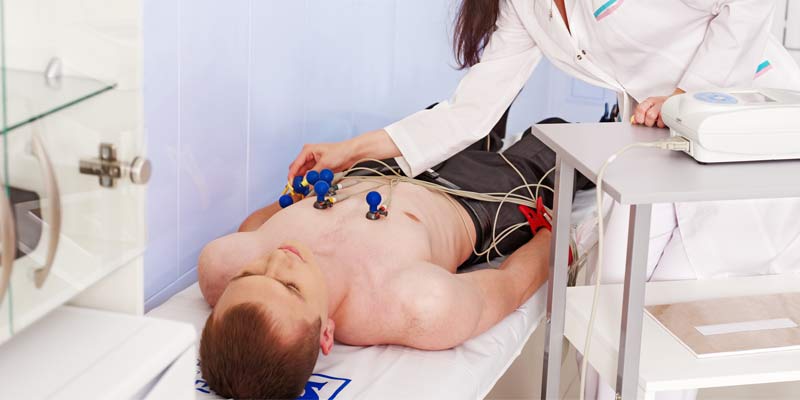
Под влиянием существенных физических нагрузок скелетные мышцы человека меняются, становятся массивней, и сердце как мышечный орган тоже изменяется, потому что с большей скоростью должно давать больший объём крови, обеспечивая всем клеткам адекватное питание и газообмен. Профессиональный и серьёзный любительский спорт с огромными регулярными нагрузками оказывают особенно выраженное влияние на сердечно-сосудистую систему.
Как сердце реагирует на спортивные нагрузки
При максимальной спортивной нагрузке сердце сокращается более двухсот раз, перекачивая более 30 литров крови в минуту. Стараясь облегчить колоссальную кардиальную работу, организм эффективнее распределяет кровь, снижая сопротивление сосудистых стенок, расширяя сосуды скелетных мышц и раскрывая дополнительные — коллатеральные сосуды, до того находившиеся в спавшемся состоянии. Тем не менее, даже при таком значимом компенсаторном уменьшении притока крови сердце работает на грани запредельных возможностей.
Под влиянием нагрузок сердце изменяет свою конфигурацию — ремоделируется для обеспечения жизнеспособности всех органов при интенсивной нагрузке. Морфологические — биологические изменения подправляют электрофизиологию миокарда, то есть возникновение электрического потенциала для сокращения камер сердца и их расслабления. У четырёх из десяти профессиональных спортсменов запись ЭКГ, отражающая электрофизиологические характеристики сердца, от нормальной электрокардиограммы отличается высотой и глубиной зубцов.
С течением времени, но до того пройдёт никак не меньше двух-трёх лет регулярных спортивных занятий, сердце приспособится к постоянным чрезмерным для обычного организма нагрузкам, чтобы скелетные мышцы были способны развить силу, недоступную нетренированному человеку.
«Правильное» сердца спортсмена
Сердце спортсмена так и обозначают как «спортивное». Различают адаптированное к высоким нагрузкам сердце, адекватно обеспечивающее работу организма, и сформированное избыточными для миокарда нагрузками патологическое спортивное сердце. Происходит увеличение толщины стенки — массы миокарда, увеличиваются полости желудочков и предсердий, но происходит это по-разному.
Физиологическое или «правильное» спортивное сердце само лучше питается за счёт расширения собственной коронарной сети капилляров и повышенного образования новых сосудов. Большая толщина стенок позволяет эффективно и усиленно сокращать их и расслаблять, вследствие высокой эластичности и значимых запасов энергии в кардиомиоците — клетке миокарда. Полости предсердий и желудочков увеличиваются для принятия с последующим выбросом большего объёма крови во время спортивной нагрузки.
Разные виды спорта меняют конфигурацию сердца по-своему, всё зависит от того, в каком темпе двигается спортсмен. У всех спортсменов увеличена толщина миокарда желудочков, но при всех динамичных и «беговых» видах спорта, в том числе велосипедном и плавании, растёт объём внутренней полости желудочков. Желудочки равномерно крупные — толстые стенки соответствуют большому внутреннему объёму, что необходимо для увеличенного и усиленного выброса крови.
При «стоячих» видах, например, борьба и тяжёлая атлетика, чрезмерно повышается артериальное давление, и при нормальном размере полости желудочка стенка его утолщена, из-за чего визуально желудочек выглядит неравномерно увеличенным: стенка толстая, а внутренняя полость небольшая.
При гребных видах спорта идёт чередование динамичной и статичной нагрузки, поэтому и изменения миокарда средние между двумя основными вариантами. Отражаются на конфигурации правильного спортивного сердца и расовые особенности, максимальная выраженность конфигурации отмечается у спортсменов негроидной расы, поэтому они самые быстрые и выносливые.
Когда спортсмен находится в состоянии покоя, его сердце функционирует в экономичном режиме, сокращаясь всего 40–60 раз в минуту. Потребность в кислороде уменьшается, а фаза расслабления (диастола) занимает больше времени, чем фаза сокращения (систола). Скорость кровотока также снижается, что приводит к уменьшению артериального давления. Этот своеобразный анабиоз сердечной мышцы предназначен для глубокого отдыха, чтобы в критический момент спортсмен мог максимально мобилизовать свои силы для выполнения интенсивной работы.
Патологическое спортивное сердце
В США ведут специальный регистр, где каждый третий день отмечают смерть спортсмена, и преимущественно гибнут футболисты — своеобразный американский футбол «густо замешан» на регби. У нас такого учёта нет, но все случаи гибели широко освещаются прессой, российские спортсмены явно погибают много реже. Причиной их смерти становится, как правило, патологическое спортивное сердце, которое формируют бессистемные запредельные нагрузки, допинг, тренировки на фоне банальных инфекций и, конечно, генетические особенности.
Масса и толщина стенок сердца в этой ситуации тоже больше нормы, но из-за отставания роста коронарных капилляров от увеличения непосредственно миокарда его питание нарушается. Мышца менее эластична, поэтому страдает сократительная способность и, следовательно, невозможно максимальное расслабление в покое. Растёт объём не только желудочков, выбрасывающих кровь, а и принимающих кровь предсердий. Объём сердца увеличен, но гораздо больше, чем надо бы — больше 1200 кубических сантиметров.
Так же сердце редко сокращается, возникает брадикардия. Она может быть более выраженной, то есть менее 40 сокращений за минуту, особенно ночью, что приводит к выраженному кислородному голоданию мозга. При нормальном спортивном сердце спортсмен никак не ощущает замедленное сердцебиение, когда брадикардия сопровождается клиническими симптомами, то это уже не обычная адаптация сердца к высоким нагрузкам, а патологическое состояние. Снижение артериального давления ниже 100/60 мм рт.ст. в такой ситуации тоже не приспособление организма, а реакция на болезненные изменения.
Такие разные гипертрофии
Проявления здорового спортивного сердца и патологического схожи, но здоровая сердечная гиперфункция прерывиста, характеризуется снижением в период вне тренировки и соревнований, тогда как патологическая гиперфункция постоянна и со временем становится необратимой. Патологическое сердце всегда находится в работе, потому что всегда должно преодолевать свою скрытую слабость. Всё это обозначают как нарушение приспособления сердца к нагрузкам — дезадаптация, что может привести к внезапной смерти.
Спортсмен не ощущает перехода от физиологического спортивного сердца к патологическому, он просто становится менее работоспособным, легко устаёт и почти не восстанавливается при отдыхе, возможны приступы головокружения во время тренировок. В процессе обследования выявляют утолщение сердечной мышцы при недостаточности её расслабления в фазу диастолы, это уже свидетельствует о болезни — начальной бессимптомной кардиомиопатии.
Страдает не только сократительная функция, но и образование электрического потенциала для реализации сокращений — нарушается ритмичность. Нарушения сердечного ритма проявляются несвоевременными ударами, неправильным пульсом или просто потерей сознания. При отдыхе от тренировок нарушения ритма проходят, но изменения сердечной мышцы остаются. Постепенно сердечная мышца замещается рубцами, превращая желудочки сердца в слабо сокращаемые рубцовые мешки, с большим трудом «гоняющие» кровь, прогрессирует сердечная недостаточность.
Гипертрофия миокарда, как заболевание сердца, и патологическое спортивное сердце имеют сходство, но при болезни сердца гипертрофия нужна для компенсации анатомического или функционального дефекта, к примеру, клапанного порока. При спортивном сердце гипертрофия необходима для реализации мышечных усилий, то есть не имеет подоплёкой дефект. Тем не менее, при любой по причине патологической гипертрофии сначала нарушается клеточный обмен, затем изменяется структура миокарда с образованием рубцов, и наконец, страдает функция сердца.
Когда запрещается большой спорт
Изменения миокарда при высоких физических нагрузках неизбежны, нормальная гиперфункция мобилизует все физиологические ресурсы сердца, при наличии каких-то анатомических дефектов сердца и сосудов, нагрузки на миокард не просто суммируются, а нарастают в геометрической прогрессии. При незамеченном пороке сердца или артериальной гипертонии, гиперфункция сердца непрерывна, отдыха сердцу нет, как это происходит при здоровом спортивном сердце, и очень быстро развивается кардиомиопатия на фоне обострения хронического заболевания.
Обострения хронических заболеваний сердца, вовремя не диагностированных, не относят к патологическому спортивному сердцу, потому что их не спорт сформировал, а природа человека, а спорт только выявил и обострил.
В профессиональный спорт не должны допускаться люди, имеющие пороки сердца, такие как клапанные и другие врождённые нарушения, а также заболевания сердечно-сосудистой системы, расстройства ритма и аномалии формы сердца, так как такое сердце не способно справляться с повышенными нагрузками и может привести к остановке.
Заболевания сердца и сосудов серьезно угрожают здоровью и даже жизни человека. Медкомиссии для тех, кто работает на производстве призваны вовремя выявить болезнь, чтобы не пришлось запоздало бороться с последствиями. Остальным возможность держать здоровье под контролем поможет консультация кардиолога. Для записи к кардиологу звоните по телефону +7 (495) 120-08-07.
Синдром спортивного сердца

Синдром спортивного сердца — это собирательное название структурных изменений миокарда, которые возникают у людей, систематически подвергающихся интенсивным физическим нагрузкам. Чаще протекает бессимптомно или со сглаженной неспецифической симптоматикой. При развитии декомпенсации может стать причиной нарушений ритма, развития тромбоэмболий и сердечной недостаточности. Диагностика предусматривает проведение ЭКГ, Эхо-КГ и нагрузочных тестов. Лечение требуется только при выраженных структурных и функциональных нарушениях, включает немедикаментозные, медикаментозные и хирургические методы.
МКБ-10
I42.7 Кардиомиопатия, обусловленная воздействием лекарственных средств и других внешних факторов
Общие сведения
Термин «синдром спортивного сердца» впервые был использован в 1899 году шведским ученым Саламоном Хеншеном. Патология обычно диагностируется спортивными врачами и кардиологами, в подавляющем большинстве случаев не представляет опасности для жизни. Реже маскирует серьезные сердечные болезни либо ошибочно определяется как какое-либо опасное заболевание.
Достоверных данных о распространенности среди спортсменов не существует, не исключается наследственная предрасположенность к декомпенсации на фоне физических нагрузок. Средняя встречаемость у мужчин выше. Осложнения, развивающиеся на заключительном этапе декомпенсации, являются самой частой причиной смерти людей моложе 35 лет, занимающихся спортом. Обычно брадикардия и структурные изменения регрессируют после прекращения тренировок.

Синдром спортивного сердца
Причины
Патогенез
В основе изменений миокарда, развивающихся при синдроме спортивного сердца, лежат несколько физиологических процессов, способных переходить в патологические. При длительных интенсивных нагрузках резко усиливается функция парасимпатической нервной системы и тонус блуждающего нерва. Это способствует торможению автоматической функции основного водителя ритма.
Происходит ремоделирование морфологической структуры в виде эксцентрической либо концентрической гипертрофии. Наблюдаются изменения объемов камер сердца, толщины и массы их стенок. Опосредованно увеличивается ударный объем и кардиальный выброс. Эти два механизма совокупно приводят к изменению функциональности проводящей системы в целом, снижению частоты пульса в покое и увеличению времени диастолы.
Количество коронарных сосудов, ответственных за кровоснабжение миокарда, увеличивается пропорционально его массе. Однако у каждого компенсаторного механизма есть ограничения, и когда они достигаются, при постоянной нагрузке новые капилляры не успевают образовываться. Это приводит к гибели кардиомиоцитов, которые не получают необходимого кислорода и питательных веществ. В результате формируются соединительнотканные рубцы, ухудшается проводимость нервных путей, которые передают сигналы от водителя ритма к мышцам. Ситуация осложняется нарушениями ритма сердца, патологическим расширением его полостей и развитием хронической сердечной недостаточности.
Классификация
Синдром спортивного сердца в настоящее время выделяется в отдельную нозологическую единицу, имеющую собственную систематизацию. Классификация состоит из двух форм, которые, по сути, являются последовательными стадиями развития морфологических и функциональных изменений миокарда. Вариант патологии устанавливают на основании данных объективного и инструментального обследования. Выделяют:
- Физиологическое спортивное сердце. Пульс покоя менее 60 сокращений в минуту, отмечается удлинение интервала PQ, смещение сегмента ST выше изолинии на несколько миллиметров в дополнительных отведениях. Амплитуда зубца Т увеличивается, особенно в грудных отведениях. Специфическая симптоматика отсутствует. Толщина стенки левого желудочка не превышает 13 мм.
- Патологическое спортивное сердце. Симптомами, свидетельствующими о развитии патологических процессов в миокарде, являются выраженное урежение или учащение ЧСС, признаки дистрофических изменений в сердечной мышце, регистрируемые с помощью электрокардиографии. Внутренний объем сердца увеличивается, как и толщина мышечной стенки обоих желудочков. Зубец Т в отведениях V1-V6 становится еще более высоким, иногда сравнивается с R.
Симптомы спортивного сердца
Синдром проявляется крайне неспецифичными вариабельными признаками, трудно дифференцируемыми с нормальной адаптивной реакцией миокарда. При физиологической форме симптоматика отсутствует или наблюдается урежение сердечных сокращений. У спортсменов с патологической формой отмечается выраженная брадикардия либо беспричинная тахикардия в покое, появление болезненных ощущений за грудиной во время интенсивных кардиотренировок и общее уменьшение физической выносливости. Может выявляться хроническое повышение артериального давления, частые головокружения, смещение верхушечного толчка влево, его разлитой характер, усиленный пульс на сонных артериях, при усугублении состояния — нарушения ритма.
Осложнения
Течение патологической формы синдрома спортивного сердца нередко сопровождается развитием состояний, осложняющих основной процесс. К самым частым осложнениям относят нарушения ритма и проводимости (синусовые аритмии, блокады, фибрилляции), которые могут быть предрасполагающим фактором тромбоза и тромбоэмболии. Значительное затруднение движения импульса по проводящей системе может стать причинным фактором обмороков и остановки сердца вплоть до внезапной кардиальной смерти. На фоне массивной гипертрофии часто развивается инфекционный эндокардит с поражением клапанной системы. Длительно текущий синдром в половине случаев заканчивается хронической сердечной недостаточностью.
Диагностика
Выявление синдрома в современных условиях не представляет затруднений. Патология обнаруживается у подавляющего числа спортсменов, особенно атлетов. На первый план выходит своевременная регистрация функциональных и структурных изменений, которые могут привести к развитию нарушений и появлению осложнений.
Диагностика начинается выяснения детального анамнеза пациента и установления возможной наследственной предрасположенности, которая может значительно ускорить наступление выраженной декомпенсации. При пальпации определяется высокий разлитой верхушечный толчок и скорый пульс. Аускультативно может обнаруживаться систолический шум. Из инструментальных методов диагностики используются:
- Электрокардиография. Наиболее типичными признаками патологического спортивного сердца по данным ЭКГ-исследования являются перегрузка, гипертрофия левого желудочка, высокие положительные или отрицательные зубцы Т в V1-V6 отведениях, глубокие атипичные Q в основных и усиленных. Регистрируются нарушения ритма (фибрилляция предсердий, желудочковые аритмии, блокады AV, ножек, особенно левой, пучка Гиса различной степени, миграция водителя ритма, атриовентрикулярные диссоциации). Часто применяется холтеровское мониторирование для оценки пароксизмальных аритмических явлений и анализа факторов риска внезапной сердечной смерти.
- Эхо-КГ. Считается ключевым методом дифференциальной диагностики синдрома спортивного сердца и кардиомиопатии. При проведении ультразвукового исследования оценивается структура миокарда, выявляется гипертрофия (преимущественно вентрикулярная), визуализируются очаги кардиосклероза, описывается их распространенность. Выявляется обструкция выносящего отдела левого желудочка.
- Нагрузочные тесты. ЭКГ и Эхо-КГ часто дополняют физическими нагрузками, поскольку некоторые кардиальные феномены наблюдаются только при увеличенной активности пациента. Регистрируется появление болей в области сердца, прогрессирующее уменьшение выносливости, устойчиво высокое или низкое артериальное давление, головокружение, приступы тошноты и модификации ритма.
Дифференциальная диагностика проводится с болезнями, сопровождающимися гипертрофией миокарда, особенно левого желудочка: аортальным стенозом, увеличением массы сердца на фоне артериальной гипертензии и ИБС. В ряде случаев необходимо исключить обменные заболевания, которые могут провоцировать увеличение сердечной мышцы, в частности – амилоидоз.
Лечение спортивного сердца
Лечение патологии на этапе физиологической адаптации не требуется. При появлении симптомов спортсмену необходимо обратиться к специалисту для комплексного обследования и коррекции режима тренировок. Терапия показана при появлении выраженной симптоматики, неблагоприятных результатах инструментальных исследований.
Целями лечения являются замедление процессов декомпенсации, уменьшение выраженности клинических симптомов, профилактика тромбоэмболии и внезапной смерти. Терапевтические мероприятия проводятся как амбулаторно, так и стационарно. Показаниями для госпитализации считаются нарастание симптомов сердечной недостаточности, выраженные нарушения ритма, головокружения, обмороки и приступы загрудинных болей. В клинической практике используются:
- Немедикаментозная терапия. Предусматривает снижение общих нагрузок на сердце и кардинальные изменения режима тренировок вплоть до их временного прекращения или полного отказа от спорта. Необходимо пересмотреть рацион питания, включить в него больше свежих овощей, фруктов, витаминов, минералов и белка, уменьшить долю соли и жирных продуктов, придерживаться принципа дробного питания. Рекомендуется пересмотреть режим дня, обеспечить 8-часовой сон. Противопоказано курение и употребление алкоголя.
- Медикаментозная терапия. Назначается пациентам с выраженной клинической картиной, нарушениями ритма. Применяются бета-адреноблокаторы, уменьшающие обструктивные явления в покое, снижающие сердечный выброс, артериальное давление и потребность миокарда в кислороде. Используются блокаторы кальциевых каналов, оказывающие благоприятное действие на миокард за счет снижения выраженности диастолической функции и ишемических явлений. При наличии блокад и фибрилляции предсердий показаны антиаритмические средства, часто в сочетании с антикоагулянтами. При выраженном болевом синдроме план лечения дополняется нитратами и ингибиторами АПФ. Могут быть рекомендованы диуретики, антагонисты альдостерона и сердечные гликозиды.
- Хирургические вмешательства. Показаниями для оперативного лечения являются выраженная гипертрофия миокарда левого желудочка, низкая эффективность медикаментозной терапии и конечная стадия декомпенсации. Предпочтение отдается миэктомии с резекцией части увеличенной межжелудочковой перегородки, обеспечивающей нормализацию гемодинамики и устранение симптомов. Для снижения степени разрастания мышечной ткани проводят алкогольную септальную абляцию. В тяжелых случаях показана трансплантация сердца.
Прогноз и профилактика
При комплексной терапии прогноз обычно благоприятный. При выраженной гипертрофии, обструкции выводной части левого желудочка и тяжелой сердечной недостаточности смертность достигает 5%. Приостановить процесс формирования спортивного сердца может временное прекращение тренировок на срок от 3 месяцев до 5 лет. Спортсменам, которые, имея диагностированный синдром, принимают решение не прерывать тренировки, рекомендуется пересмотреть программу занятий, снизить кардионагрузки. Необходимо регулярно использовать пульсометр для предотвращения достижения критических значений ЧСС.




