Стрессовый перелом стопы обычно проявляется в виде болей, усиливающихся при физической активности и уменьшающихся в состоянии покоя. Постепенно дискомфорт может перейти в постоянную боль, которая затрудняет ходьбу и выполнение обычных действий.
Кроме того, область травмы может отекать, появляться небольшая припухлость, а при нажатии на поврежденную область ощущается болевой синдром. Если не обратить на это внимание и продолжать нагружать стопу, симптомы могут ухудшиться, приводя к более серьезным последствиям.
Стрессовые переломы стопы
Стрессовые переломы представляют собой незначительные частичные повреждения костей, которые возникают в результате повторяющегося напряжения, а не из-за одноразового удара.
- Боль возникает при нагрузке на ногу и постепенно усиливается.
- Проводят рентгенологическое исследование или сканирование костей.
- Сломанный участок нельзя нагружать как минимум 6-12 недель.
Стрессовые переломы возникают, когда мышцы и сухожилия, отвечающие за поддержку, не справляются с чрезмерной повторяющейся нагрузкой и не могут защитить костную ткань. Эти переломы могут затрагивать кости бедра, таза или голени. Большинство стрессовых переломов происходит в нижней части ноги, и чаще всего затрагиваются кости средней части стопы (плюсны).
Стрессовые переломы возникают не в результате одной конкретной травмы (например, удара или падения), а из-за накопленного воздействия и чрезмерного напряжения. Такие переломы костей плюсны, известные как маршевые переломы, чаще встречаются у бегунов, которые резко изменяют интенсивность или продолжительность своих тренировок, а также у людей с низким уровнем физической подготовки во время длительных пеших маршрутов с грузом (например, среди новобранцев). К дополнительным факторам, способствующим этому, относятся высокий свод стопы, обувь с недостаточной амортизацией и остеопороз, приводящий к истончению костной ткани.
Риск стрессовых переломов возникает у девушек и женщин, подвергающих себя большим физическим нагрузкам при недостаточном питании (например, в марафоне и в видах спорта, в которых важны внешние данные). У них могут прекратиться менструации ( аменорея ) и развиться остеопороз. Это состояние известно под названием триады женщины-спортсменки (аменорея, расстройства питания и остеопороз).
Узнавали ли Вы, что.
- Стрессовые переломы костей стопы иногда называют маршевыми переломами, поскольку они часто случаются у новобранцев, которым приходится неожиданно много ходить строевым шагом.
Симптомы усталостных переломов стопы
Стрессовые переломы костей плюсны вызывают боль в передней области стопы, которая обычно появляется после продолжительных или интенсивных тренировок и утихает вскоре по завершении занятий. На следующих тренировках дискомфорт ощущается раньше и может быть настолько сильным, что занятия приходится прекращать. При этом боль сохраняется даже в покое. Во время осмотра стопы могут проявляться симптомы острого воспаления, а также дискомфорт может возникать при надавливании или сжатии стопы.
Людей, испытывающих постоянную глубокую боль в паху или бедре при нагрузке, необходимо обследовать на наличие стрессового перелома бедренной кости вблизи тазобедренного сустава.
Диагностика усталостных переломов стопы- Рентгенологическое исследование
Пострадавшего направляют на рентген для исследования, однако аномалия может стать видимой только через 2-3 недели после травмы, когда становится очевидным восстановление кости после перелома. Ранняя диагностика обычно осуществляется с помощью сканирования костей или магнитно-резонансной томографии (МРТ). Женщинам с стрессовыми переломами рекомендуется обратиться к врачу для консультации по поводу обследования на остеопороз. У женщин с такими переломами в области таза или бедра может присутствовать невыявленная остеопения, что иногда требует дополнительных обследований.
Что такое стрессовый перелом?
Стрессовые переломы представляют собой мелкие трещины в кости, возникающие из-за повторяющихся ударных нагрузок. Они часто случаются в костях средней части стопы — плюснах.
Маршевая стопа ( Болезнь Дойчлендера , Болезнь новобразцев , Маршевый перелом , Стрессовый перелом , Усталостный перелом )
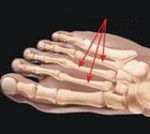
Маршевая стопа – это патологическое изменение структуры плюсневых костей, возникающее вследствие чрезмерных нагрузок. Развивается у солдат, особенно – в начале службы, а также после усиленной строевой подготовки, маршей и кроссов. Может возникать у людей, чья профессия требует постоянного стояния на ногах, переноски тяжестей или продолжительной ходьбы.
Предрасполагающими факторами являются плоскостопие и ношение неудобной тесной обуви. Проявляется болями в области стопы, иногда – резкими, нестерпимыми. Боли усиливаются при нагрузке и сопровождаются локальным отеком стопы. Диагноз подтверждается рентгенографически. Лечение консервативное, прогноз благоприятный.
МКБ-10
M84.4 Патологические переломы, не классифицированные в других рубриках
Общие сведения
Маршевая стопа (болезнь новобранцев, маршевый перелом, болезнь Дойчлендера) – заболевание, обусловленное патологической перестройкой плюсневых костей вследствие чрезмерной нагрузки. Может протекать остро или хронически, но чаще имеет первично-хроническое течение. Лечится консервативно, осуществляется специалистами в сфере травматологии и ортопедии, заканчивается полным выздоровлением.

Маршевая походка
Причины
Маршевая стопа наблюдается у солдат, спортсменов и людей, профессия которых связана с длительной ходьбой, стоянием или ношением тяжестей. Вероятность развития увеличивается при использовании неудобной обуви и плоскостопии. Согласно исследованиям, проводившимся в разных странах, к развитию маршевой стопы после интенсивной нагрузки более склонны люди с низким уровнем привычной физической активности. Полагают, что это обусловлено меньшей прочностью костей. Не случайно еще одной категорией таких больных сегодня все чаще становятся туристки – офисные работницы, которые в период отпуска активно «бегают» по туристическим достопримечательностям в неудобной обуви.
Патогенез
При болезни Дейчлендера изменения возникают в средней (диафизарной) части плюсневых костей. Патологическая перестройка костной ткани в данном случае обусловлена изменившимися механическими и статико-динамическими факторами. В процесс чаще всего вовлекается II плюсневая кость, реже – III, еще реже – IV и V. Подобное распределение обусловлено особенностями нагрузки на стопу при стоянии и ходьбе, поскольку в таких случаях больше «нагружаются» внутренние и средние отделы стопы. I плюсневая кость не поражается никогда. Вероятно, это связано с ее более высокой плотностью и прочностью.
Обычно страдает одна кость, хотя возможно как одновременное, так и последовательное поражение нескольких костей на одной или на обеих стопах. Установлено, что маршевая стопа является особым видом трансформации костной ткани, не связанной с опухолью или воспалением.
При этом взгляды специалистов на характер повреждений до сих пор разделяются. Одни полагают, что перестройка кости сопровождается неполным переломом или так называемым «микропереломом». Другие считают, что термин «маршевый перелом» следует считать устаревшим и не соответствующим действительности, поскольку имеет место лишь локальное рассасывание костной ткани, которая в последующем замещается нормальной костью без формирования костной мозоли.
Симптомы маршевой стопы
Существует две клинические разновидности данного заболевания: острая и первично-хроническая. Острая форма встречается реже и появляется на 2-4 день после значительной нагрузки (например, после продолжительного марш-броска). Первично-хроническая форма развивается постепенно и незаметно, при этом ее симптомы менее выражены. В анамнезе не отмечается острая травма, связанная с маршевой стопой.
Пациенты с данным диагнозом предъявляют жалобы на интенсивные, порой нестерпимые боли в средней части стопы.
Появляется хромота, походка становится неуверенной, больные стараются щадить поврежденную конечность. При осмотре определяется локальный отек над средним отделом плюсневой кости и более плотная припухлость в области поражения. Кожная чувствительность в этой области повышается. Гиперемия (покраснение кожи) отмечается достаточно редко и никогда не бывает выраженной.
У пациентов также никогда не наблюдаются общие симптомы: нет ни повышения температуры тела, ни изменения биохимической или морфологической картины крови. Боли могут сохраняться в течение нескольких недель и даже месяцев. Средний срок заболевания – 3-4 месяца. Болезнь заканчивается полным выздоровлением.
Диагностика
Диагноз выставляется на основании опроса, осмотра и данных рентгенографии. Решающее значение при этом имеет картина, полученная в ходе рентгенологического исследования.
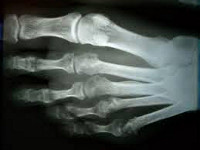
При заболевании Дейчлендера в области диафиза пораженной плюсневой кости (иногда ближе к головке, а иногда к основанию, в зависимости от локализации наиболее перегруженного функционального отдела) наблюдаются изменения в структурном рисунке. Выявляется косая или поперечная полоса просветления (зона просветления Лоозера) – это зона перестройки кости. Она выглядит так, будто плюсневая кость разделена на два сегмента. Однако, в отличие от рентгеновского изображения при переломе, в данном случае смещения не наблюдается.
В последующем вокруг пораженного отдела кости возникают периостальные разрастания. Вначале они тонкие и нежные, затем – плотные, похожие на веретенообразную костную мозоль. Позже зона просветления исчезает, наступает склерозирование. С течением времени периостальные наслоения рассасываются. При этом кость навсегда остается утолщенной и уплотненной.
Определяющими признаками являются отсутствие острой травмы, типичная локализация повреждения, а также наличие зоны перестройки при отсутствии смещения фрагментов и сохранении правильной формы кости. Следует учитывать, что в течение первых нескольких дней или недель рентгенологические признаки заболевания могут отсутствовать. Поэтому при характерных симптомах иногда требуется выполнить несколько рентгенограмм с определенным временным интервалом.
Лечение маршевой стопы
Терапией занимаются травматологи. Лечение строго консервативное, оперативные вмешательства противопоказаны. При острой форме пациенту накладывают гипсовую лонгету и назначают постельный режим сроком на 7-10 дней. После стихания острых проявлений болезни, а также при первично-хронической форме заболевания назначают массаж и тепловые (парафиновые аппликации, ванны) и другие физиотерапевтические процедуры. В последующем больным рекомендуют использовать вкладные стельки и избегать длительной ходьбы.
Прогноз и профилактика
Прогноз благоприятный, при устранении нагрузок и адекватной консервативной терапии все симптомы исчезают в течение 3-4 месяцев. Профилактика заключается в подборе удобной обуви, выборе разумных физических нагрузок и тщательном медицинском наблюдении за солдатами-новобранцами.
Книги
1. Ортопедия и травматология/ Шапошников Ю.Г.- 1997
2. Антология стрессовых переломов/ Янкин А.В., Краснояров Г.А., Маркевич П.С.//Бюллетень ВСНЦ СО РАМН — 2012 — №2
3. Клинико-рентгенологические проявления стрессовых пареломов(переломов напряжения)/ Жолдыбай Ж.Ж., Тулеутаева З.К., Ахметбаева А.Б., Нурумбетов К.М., Далиева Г.А., Касымбекова Г.Д.// Вестник КазНМУ — 2014 — №2
Маршевая стопа

Маршевая стопа – это стрессовый (усталостный) перелом плюсневых и/или предплюсневых костей, который возникает при длительной нагрузке.
Лечением данного заболевания занимается:
О заболевании
Впервые данную проблему в своих работах осветил прусский военный врач Breithaupt (1855), который без наличия рентгенологического оборудования описал отечность тыла стоп у солдат прусской армии при длительных походах. Впоследствии данной проблемой занимались C. Deutschlender (1921) и C. Henschen (1929), которые в совокупности с рентгенологическими исследованиями более подробно описали данную патологию на стопе. Появилась новая нозологическая единица – болезнь Дойчлендера (Дейчлендера).
Чаще всего при маршевом переломе поражаются плюсневые кости, несколько реже в патологический процесс вовлекается пяточная и таранная кости. Рентгенологическая диагностика представляет определенные сложности, определяющиеся стадией патологического процесса.
Лечение маршевого перелома проводится консервативными методами.
Виды
В течении такой патологии, как маршевая стопа, условно выделяется 2 стадии:
- Доклиническая, когда симптомы отсутствуют, но уже началась патологическая перестройка костной ткани под влиянием интенсивных и непривычных нагрузок.
- Клинически выраженная стадия, при которой появляются боль в области стопы и при рентгенографии визуализируется зона повреждения костной ткани.
Симптомы маршевой стопы
Симптомы маршевой стопы у предрасположенных пациентов появляются через 1-2 месяца интенсивных физических нагрузок, в частности маршировки. На начальной стадии болевые ощущения беспокоят только во время тренировок и проходят в покое. Если заболевание не выявляется на этом этапе, а кость продолжает испытывать значительное механическое воздействие, интенсивность болей нарастает, и они становятся постоянными. Нарушение целостности костной ткани и развитие периостита приводят к тому, что стопа отекает и краснеет, становится горячей наощупь.
Причины
Маршевая стопа тесно связана с возникновением стрессовых переломов, особенно у новобранцев. Повышенные физические нагрузки, превышающие те, что были до призыва, могут у некоторых солдат срочной службы приводить к патологическим изменениям в костной ткани. Вероятность возникновения таких состояний зависит от регулярности тренировок, зрелости костной ткани и наличия слабого развития костно-мышечной системы.
В группу риска попадают некоторые категории спортсменов (лыжники) и артисты балета. Бег по жесткому грунту создает условия для развития стрессовых переломов стопы.
Некоторые авторы отмечали особую предрасположенность к перестроечным процессам в костях у лиц кавказской национальности и практически полное отсутствие этой патологии у представителей негритянской расы.
Некоторые исследователи отмечают взаимосвязь кровотока в конечностях со стрессовым переломом. Так, было выявлено, что при маршевом переломе останавливается или замедляется внутрикостный кровоток, выключаются капилляры компактной или губчатой кости, возникает ишемия надкостницы. На таком фоне может начаться резорбция костной ткани.
Появляющиеся микропереломы приводят к локальному воспалению периоста, рассасыванию костной ткани и формированию зоны просветления, которая идет в поперечном или косом направлении (так называемая лоозеровская зона). Если нагрузка продолжается, то лизис кости происходит активнее и формируются полости, которые начинают заполняться молодой и непрочной костной тканью. На этом этапе как такового перелома еще нет, а при тщательной рентген-диагностике может быть визуализирована зона просветления (щель). Прочность кости уже снижена на столько, что даже низкоэнергетическая нагрузка способна вызвать повреждение костной ткани.




